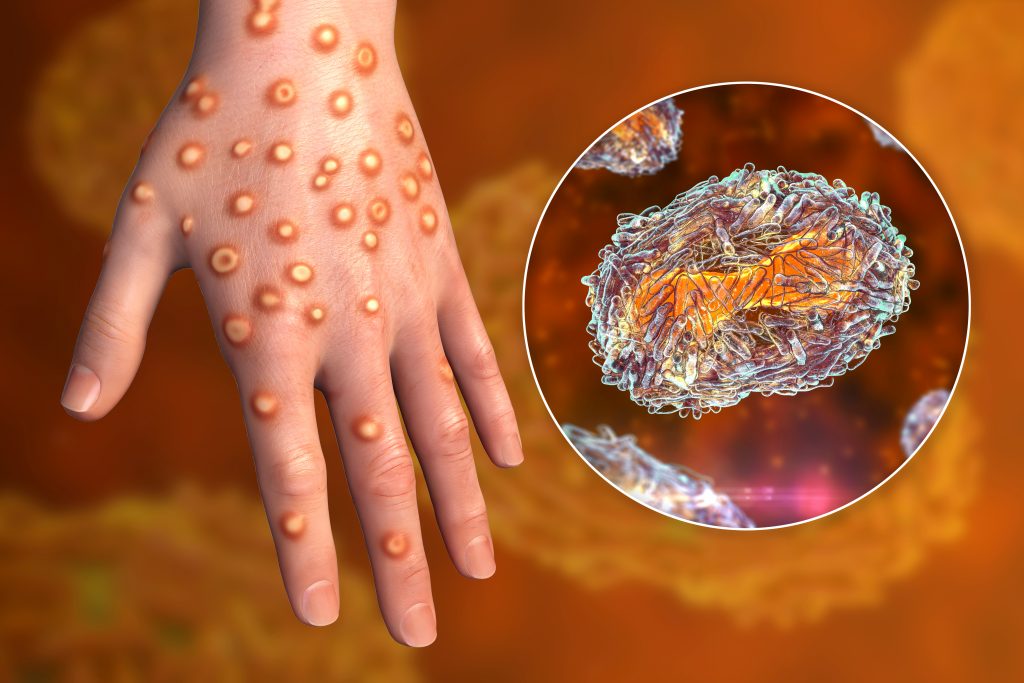
Qu’est-ce que la variole du singe ?
La variole du singe (Monkeypox) est une maladie infectieuse due à un Orthopoxvirus. C’est une maladie zoonotique originaire d’Afrique du Centre et de l’Ouest qui peut être transmise à l’Homme par des primates ou rongeurs, connue chez l’être humain depuis 1970. Une transmission interhumaine est possible, notamment à travers un contact étroit et prolongé.
Quels sont les symptômes de la maladie ?
L’infection par le virus Monkeypox peut provoquer une éruption cutanée, faite de vésicules remplies de liquide qui évoluent vers le dessèchement, la formation de croûtes et enfin la cicatrisation. Elles se concentrent davantage sur le visage, les paumes des mains, les plantes des pieds et la zone ano-génitale.
L’éruption vésiculeuse peut être accompagnée de fièvre, de maux de tête, de douleurs musculaires et une fatigue importante. Des ganglions volumineux peuvent se former sur le cou, sous la mâchoire, ou encore au pli de l’aine.
Contrairement à la varicelle, l’atteinte cutanée survient en une seule poussée. Les paumes des mains et la plante des pieds ne sont pas épargnées. La maladie dure en principe entre 2 et 3 semaines, et les personnes ne sont plus contagieuses à partir du moment où les croûtes tombent.
Comment se transmet le virus ?
La transmission interhumaine de la variole du singe peut résulter d’un contact physique rapproché, en particulier lors d’un rapport sexuel qui réunit les conditions d’une contamination ; avec des contacts cutanés et une exposition prolongée à des gouttelettes (salive, postillons…). Mais la contamination peut également avoir lieu lors d’un simple face-à-face, contact physique étroit ou à travers le partage de linges, ustensiles de toilette ou vaisselle.
Le virus de la variole du singe n’est donc pas une infection sexuellement transmissible, mais les rapports sexuels favorisent une potentielle transmission. Le préservatif ne peut pas garantir seul une protection suffisante. Les personnes infectées doivent s’isoler pendant toute la durée de la maladie afin d’éviter d’autres contaminations et ce, jusqu’à disparition des dernières croûtes.
Est-ce une maladie grave ?
Dans la majorité des cas, l’infection à la variole du singe est bénigne. Cependant, les enfants, les femmes enceintes et les personnes immunodéprimées sont plus susceptibles de développer une forme grave de la maladie. Dans certains cas, les lésions de la peau se surinfectent et on peut observer des atteintes respiratoires, digestives, neurologiques ou encore ophtalmologiques. À ce jour, aucun décès n’a encore été recensé en France.
Vaccination : qui est concerné ?
Depuis le 8 juillet, la vaccination contre la variole du singe est ouverte à toute la population à risque. L’Agence nationale de santé publique (Santé publique France) a listé les personnes concernées dans un avis de la Haute Autorité de Santé (HAS). Ce sont « les hommes ayant des relations sexuelles avec des hommes rapportant des partenaires sexuels multiples : les personnes trans rapportant des partenaires sexuels multiples ; les personnes en situation de prostitution ; les professionnels exerçant dans les lieux de consommation sexuelle », ainsi que les professionnels de santé pouvant être amenés à prendre en charge des personnes malades.
Le schéma vaccinal comprend 2 doses à 28 jours d’intervalle (1 dose pour les personnes déjà vaccinées contre la variole et 3 doses pour les personnes immunodéprimées). La vaccination ne procure pas une protection immédiate contre la variole du singe. Il est donc primordial de continuer à éviter tout contact avec une personne infectée ou suspectée de l’être.
Pour trouver le centre de vaccination le plus proche de chez vous, rendez-vous sur : https://www.sante.fr/recherche/trouver/vaccination variole du singe.
Vous trouverez ici les lieux de vaccination contre l’infection à Monkeypox en France métropolitaine et Outre-mer : https://www.monkeypox-info-service.fr/wp-content/uploads/2022/08/Monkeypox_Vaccination.pdf
Conclusion
La variole du singe est une maladie virale. Si ses symptômes peuvent être similaires à ceux observés chez les personnes atteintes de variole, elle est cliniquement moins grave.
Afin de freiner la propagation du virus, il faut impérativement contacter son médecin traitant en cas de symptômes évocateurs, et vous isoler en appliquant les gestes barrières d’hygiène en attendant le résultat. En cas de résultat positif, vous devrez vous isoler à votre domicile pour une durée de 21 jours à partir de la date de début des signes cliniques.
Pour en savoir plus sur les infections sexuellement transmissibles : https://dermatos.fr/les-infections-sexuellement-transmissibles-ist/
Sources :
- https://www.sante.fr/monkeypox
- https://solidarites-sante.gouv.fr/soins-et-maladies/maladies/maladies-infectieuses/monkeypox/article/monkeypox-variole-du-singe-questions-reponses
- https://www.santepubliquefrance.fr/les-actualites/2022/cas-de-variole-du-singe-point-de-situation-au-26-juillet-2022#block-454526
- https://www.santepubliquefrance.fr/maladies-et-traumatismes/maladies-transmissibles-de-l-animal-a-l-homme/monkeypox/la-maladie/#tabs
- https://www.legifrance.gouv.fr/jorf/id/JORFTEXT000046029644#:~:text=L’arrêté du 25 mai,officiel de la République française
- https://www.europe1.fr/sante/variole-du-singe-origine-transmission-quatre-questions-autour-de-cette-maladie-4113500
- https://www.ouest-france.fr/sante/virus/variole-du-singe/variole-du-singe-a-partir-de-quel-age-peut-on-se-faire-vacciner-on-vous-repond-f0aa14f4-117e-11ed-9ce7-fca4b088d7b5

Le cancer cutané, qu’est ce que c’est ?
La peau, organe le plus important du corps humain en terme de surface, peut être le siège d’un cancer. Le facteur de risque le plus important est lié à des expositions aux rayonnements UV du soleil. Mais les appareils de bronzage émettant des UV artificiels sont aussi considérés comme “cancérogène certain pour l’Homme” selon le Centre International de Recherche sur le cancer.
Il existe plusieurs types de cancers de la peau différents.
Les plus fréquents sont les Carcinomes ( 140 000 nouveaux carcinomes end 2019 en France). Ils représentent 70% des cancers cutanés. Surtout fréquents après 50 ans, on en voit malheureusement de plus en plus chez des patients plus jeunes …
Il y en a deux sortes :
- les plus fréquents sont les carcinomes baso-cellulaires ( 80% des carcinomes.) Cela commence sur peau saine, sur une zone qui a été beaucoup exposée au soleil, même des années auparavant. Cela commence par un petit bouton rosé qui semble guérir par moments et qui récidive, en grossissant au fur et à mesure du temps. Le visage est la zone la plus touchée, ainsi que le décolleté ou le cuir chevelu chez les chauves. Mais on en voit aussi sur les bras et les jambes des personnes s’étant exposées en short ou bras nus. Ils peuvent être infiltrants dans la peau et causer des dégâts ( par exemple sur le nez) s’ils ne sont pas enlevés quand ils sont de petite taille.
- Les Carcinomes épidermoïdes, sont plus rares ( 20% des carcinomes). Ils surviennent sur une lésion pré-cancéreuse, le plus souvent une Kératose actinique. Mais on peut en voir apparaître sur une cicatrice de brûlure, ou après une exposition aux rayons X. Ils peuvent métastaser à d’autres organes s’ils ne sont pas enlevés de manière précoce.
Les cancers de la peau les plus graves sont les Mélanomes. ( 14 000 nouveaux mélanomes en France en 2019 et près de 2 000 décès)
Un mélanome peut apparaître n’importe où sur le corps. Il peut se manifester par l’apparition d’une nouvelle tache brune sur la peau, ou par la modification d’un grain de beauté existant.
Les mélanomes cutanés représentent 10 % des cancers de la peau et ont un fort potentiel
métastatique. L’augmentation du nombre de mélanomes cutanés depuis les années 1980 est la
conséquence d’une exposition croissante aux rayonnements ultraviolets (UV).
Pour le repérer, il est très important de suivre la méthode ABCDE. Pensez à surveiller régulièrement votre peau en observant s’il y a un changement suspect d’un grain de beauté. Au moindre doute, il est nécessaire de consulter. Vous pouvez également parler du dépistage des cancers de la peau à votre médecin.
Dépister précocement, le mélanome peut être guéri.
D’autres cancers de la peau existent mais sont beaucoup plus rares, comme les lymphomes qui représentent moins de 1% des cancers de la peau.
Les facteurs de risques ( surtout pour les mélanomes)
Certaines peaux sont plus sensibles que d’autres aux rayons UV. On distingue ainsi 6 phototypes avec des caractéristiques différentes :
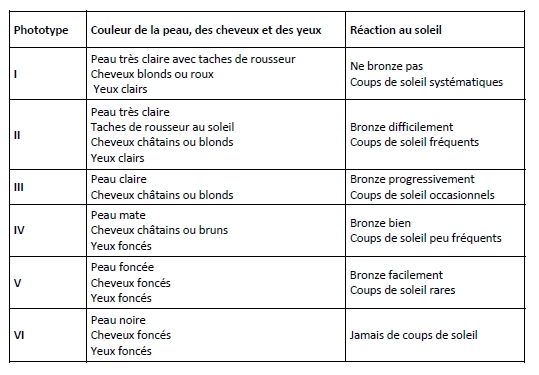
Ainsi, les personnes à la peau et aux yeux clairs, aux cheveux roux ou blonds, qui portent des éphélides (taches de rousseur) sont plus à risques de développer un cancer de la peau. Il faut alors d’autant plus se protéger du soleil.
De même, les personnes travaillant en plein air n’utilisant pas de protection ou pratiquant du sport en extérieur sont parmi les sujets les plus à risque.
Les autres facteurs de risque
- de nombreux grains de beauté (plus de 50) ;
- des antécédents familiaux ou personnels de mélanome ;
- des coups de soleil sévères avant l’âge de 14 ans surtout
- l’ immunodépression
- la fréquentation des cabines UV
Une maladie professionnelle ?
En Allemagne, pour l’année 2020, le cancer de la peau était la maladie professionnelle numéro un dans la construction. Les routiers mais aussi couvreurs ou charpentiers étaient également particulièrement touchés. En France, les cancers cutanés ne sont pas encore reconnus comme des maladies professionnelles, même si la situation progresse dans ce sens.

La reconnaissance de cette maladie comme professionnelle permettrait aux patients de bénéficier de prestations sociales particulières, comme la prise en charge des soins à 100%, des indemnités journalières supérieures en cas d’arrêt de travail et une indemnité en cas de séquelles définitives.
Malheureusement, les cancers sont aujourd’hui encore sous-déclarés, sous-reconnus et sous-indemnisés à cause du manque d’informations fiables sur les expositions antérieures des personnes. La formation des médecins du travail pour répondre à ces enjeux est alors primordiale.
Quelle prévention ?
Si la majorité des personnes connaît déjà les risques liés à l’exposition au soleil, les gestes de prévention restent méconnus et surtout pas assez appliqués. Des mesures simples permettent pourtant de réduire l’exposition aux rayons UV et donc de diminuer les risques de développer un cancer de la peau.
Tout d’abord, des mesures de protection individuelle sont à mettre en place, et ce, dès le plus jeune âge. Il faut notamment éviter l’exposition au soleil pendant la période estivale entre 12h et 16h. Mais cela ne suffit pas. Il est essentiellement recommandé de porter des vêtements ( de préférence anti UV) , des lunettes de soleil et un chapeau ou une casquette, et d’appliquer une crème solaire sur les parties découvertes -à renouveler toutes les deux heures- lors des journées ensoleillées d’été.
💡 Attention aux idées reçues : les coups de soleil ne renforcent pas la peau ! Au contraire, ils accélèrent son vieillissement et augmentent les chances de développer un cancer.
Pour les travailleurs, des solutions techniques peuvent également être mises en place : tentes de protection, voiles pare-soleil, parasols… Cela permet d’offrir un lieu de travail ombragé et de limiter l’exposition aux rayons UV. Pour les agriculteurs pour lesquels il est difficile de travailler à l’ombre, des vêtements traités anti-UV existent. Il faut privilégier les manches longues et un indice de protection (UPF) au minimum de 30. Pour les métiers exposés, il est également conseillé de privilégier le travail tôt le matin ou après 16h.
Conclusion
La majorité des cancers de la peau est liée à l’exposition solaire. C’est pourquoi il est primordial d’adopter des règles simples pour s’en protéger, notamment pour les personnes les plus à risques. Il est également nécessaire de surveiller sa peau et l’aspect de ses grains de beauté, afin de détecter au plus tôt la maladie.
Agir rapidement est donc vital, c’est pourquoi la prévention et le diagnostic précoce sont
essentiels.
Sources :
https://www.anses.fr/fr/content/les-dangers-du-bronzage-artificiel#:~:text=Le bronzage artificiel augmente les risques de cancer cutané&text=Les données épidémiologiques montrent que,de développer un mélanome cutané.
https://www.e-cancer.fr/Patients-et-proches/Demarches-sociales/Cancers-d-origine-professionnelle
https://www.cancer-environnement.fr/340-Melanome-cutane.ce.aspx#:~:text=65 à 95%25 des mélanomes,(groupe 1 du CIRC).
https://www.cancer-environnement.fr/548-Non-melanome.ce.aspx
https://eurogip.fr/allemagne-le-cancer-de-la-peau-maladie-professionnelle-n1-dans-la-construction/
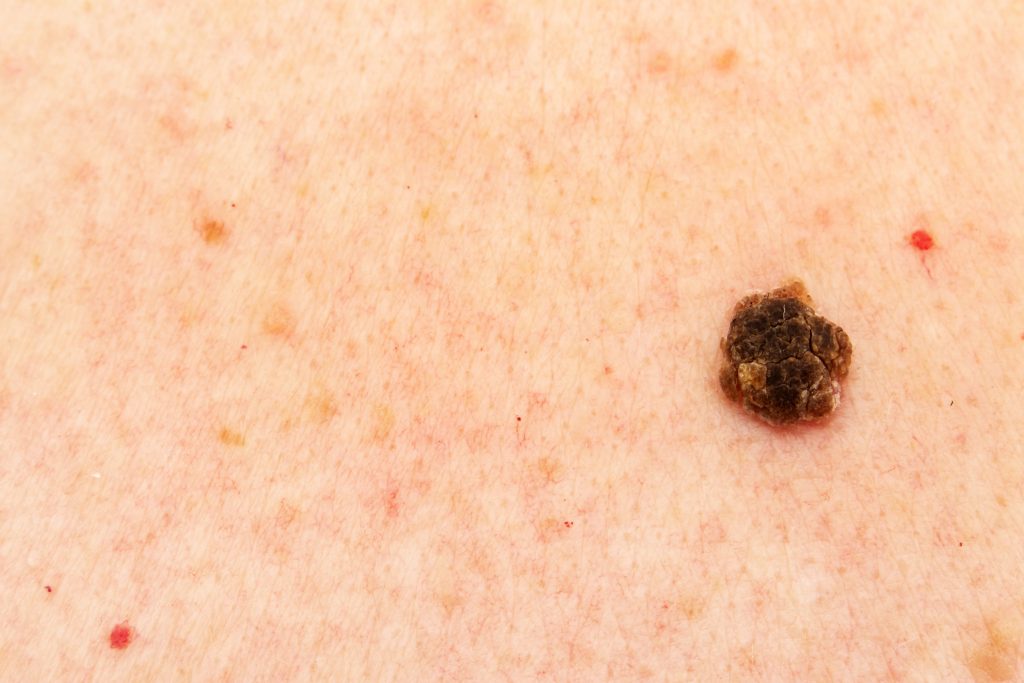
Une kératose séborrhéique, qu’est ce que c’est ?
Auparavant on les appelait Verrues séborrhéiques ; on a supprimé le mot verrue ( car les gens pensaient que c’était contagieux) pour le remplacer par Kératose qui veut dire “croûte” en grec.
Il s’agit d’une tumeur cutanée bénigne qui prend la forme d’une lésion en léger relief semblable à une verrue. Sa taille peut varier de quelques millimètres à quelques centimètres. Souvent de couleur beige ( surtout au début) elle devient plus brune puis noire, elle possède un aspect gras et surtout s’épaissit et s’élargit au fil du temps.
Les kératoses séborrhéiques sont le plus souvent localisées sur le tronc, mais peuvent apparaître sur l’ensemble du corps. Elles sont le plus souvent dans les zones de frottement et de transpiration ( sous le soutien-gorge chez les femmes, sur le cou et dans le dos chez les hommes). On peut en voir aussi sur le visage et dans le cuir chevelu. On retrouve pratiquement toujours une origine familiale… Leur surface peut prendre un aspect verruqueux, croûteux et rugueux.
Elles sont indolores au toucher et ne présentent aucun risque de cancer associé, ni de contagion. Elles sont surtout inesthétiques.
Il faut les distinguer des kératoses actiniques, qui sont de petites excroissances rosées ou de la couleur de la peau, au début toutes petites, donnant au toucher un aspect de papier de verre.. Puis elles deviennent plus croûteuses, parfois un peu jaunâtres. Elles apparaissent notamment sur les zones les plus exposées au soleil, comme le visage, la poitrine ou le dos des mains. Elles traduisent un stade précancéreux de la peau. Il peut n’y en avoir qu’une qui va dégénérer , mais comme on ne sait pas laquelle.. il faut toutes les traiter.
Quelles sont les causes ?
Les Kératoses séborrhéiques sont très fréquentes chez les adultes,surtout à partir de 40/50 ans.
Dans certains cas exceptionnels, beaucoup de kératoses séborrhéiques peuvent apparaître d’un coup, avec parfois une taille importante et un développement rapide. Cela peut alors être un syndrome paranéoplasique chez les personnes qui ont un cancer. C’est le signe de Leser-Trélat.
Les traitements possibles
Si certaines kératoses séborrhéiques peuvent disparaître spontanément, la plupart d’entre elles vont rester si elles ne sont pas traitées. Bien qu’elles soient bénignes, un traitement chez un dermatologue peut être envisagé, notamment si elles deviennent irritées et accompagnées de démangeaisons, ou bien dans la plupart des cas pour leur aspect inesthétique. ( la destruction de ces kératoses séborrhéiques se fait le plus souvent à l’azote liquide. On peut aussi utiliser l’électrodessication avec un bistouri électrique, ou vaporiser les kératoses séborrhéiques au laser CO2. Comme c’est juste un problème esthétique et non pathologique il n’y a pas de prise en charge par l’assurance maladie.
Le dermatologue peut proposer un forfait .. pour les traiter..
💡 Il est inutile de les couvrir davantage de crème solaire que le reste du corps.
Aucun traitement préventif n’existe aujourd’hui pour empêcher leur apparition.
Conclusion
Les kératoses séborrhéiques sont parfaitement bénignes et très fréquentes, notamment avec l’âge. Aucun risque de cancer n’est associé. Il existe plusieurs solutions pour traiter ces lésions inesthétiques, mais aucune ne permet de prévenir l’apparition de nouvelles kératoses séborrhéiques.
Sources :
- https://www.msdmanuals.com/fr/professional/troubles-dermatologiques/tumeurs,-excroissances-et-lésions-vasculaires-cutanées,-bénignes/kératose-séborrhéique
- https://www.topsante.com/medecine/dermato/verrues/keratoses-seborrheiques-comment-les-supprimer-50395
- https://www.doctissimo.fr/sante/diaporamas/les-differents-types-de-verrue/la-keratose-seborrheique
- https://www.msdmanuals.com/fr/accueil/troubles-cutanés/excroissances-cutanées-bénignes/kératoses-séborrhéiques#:~:text=Les kératoses séborrhéiques (verrues%20s%C3%A9borrh%C3%A9iques,importe%20o%C3%B9%20sur%20la%20peau.
- https://www.santelog.com/actualites/keratose-seborrheique-la-solution-topique-une-option-moins-toxique-que-la-cryotherapie
- https://dermato-info.fr/fr/les-traitements-en-dermatologie/cryothérapie_le-traitement-par-le-froid#popin-wshd
- https://www.youtube.com/watch?v=ZyP4Rj-EXzA
- https://www.youtube.com/watch?v=eHWn7quX_70
DÉFINITION
Les lymphomes cutanés sont des maladies causées par des lymphocytes B ou T, cellules immunitaires normalement présentes dans la peau, ayant muté et qui se sont multipliées anormalement au niveau de la peau.
Attention, il est important de faire la différence entre les lymphomes cutanés et les lymphomes développés à partir de ganglions car leur évolution et leur traitement sont différents.
En effet, les lymphomes ganglionnaires sont pris en charge dans des services d’hématologie, de médecine interne ou d’oncologie tandis que les lymphomes cutanés sont pris en charge par les dermatologues.
Sources :
https://dermato-info.fr/fr/les-maladies-de-la-peau/les-lymphomes-cutanés
QUELS SONT LES SYMPTÔMES DES LYMPHOMES CUTANÉS ?
Concernant les lymphomes T, ils se présentent le plus souvent sous la forme de plaques rouges qui atteignent généralement le haut des cuisses, les fesses ou le tronc.
Ces plaques provoquent des démangeaisons.
Les lymphomes B, quant à eux, se manifestent le plus souvent sous la forme de nodules (grosseur anormale qui se développe à la surface d’un tissu ou d’un organe) de quelques centimètres atteignant les membres supérieurs, c’est-à-dire le haut du tronc et le visage.
Sources :
https://www.chu-lyon.fr/lymphomes-cutanes
https://dermato-info.fr/fr/les-maladies-de-la-peau/les-lymphomes-cutanés#fermer
https://www.larousse.fr/encyclopedie/medical/syndrome_de_Sézary/16107
LES DIFFÉRENTES FORMES DE LYMPHOMES CUTANÉS
Le mycosis fongoïde
Le mycosis fongoïde est le lymphome cutané à lymphocytes T le plus courant.
Son évolution est généralement lente, s’étalant sur plusieurs dizaines d’années.
Il apparaît plus souvent chez l’adulte autour de 50 ans et se manifeste par des taches plates et qui desquament de couleur rose ou rouge situées généralement sur des zones cachées de la lumière (les fesses, le torse, le haut des cuisses).
Il est possible que les taches disparaissent toutes seules ou avec l’exposition au soleil mais elles peuvent également persister et continuer de s’étendre.
En effet, chez certains patients, l’évolution peut être plus agressive. Dans ce cas, les taches peuvent devenir plus épaisses, plus profondes, et se transformer en tumeurs ou peuvent se répandre sur l’ensemble du corps, c’est ce que l’on appelle une ”érythrodermie”. Cette inflammation est souvent à l’origine de démangeaisons très importantes.
Les patients ayant des plaques très limitées ont une survie identique à la population générale. Cependant, pour ceux qui ont une forme agressive, l’espérance de vie peut diminuer.
Le syndrome de Sézary
Le syndrome de Sézary est une forme avancée de mycosis fongoïde.
C’est une variété de lymphome malin non hodgkinien, tumeur formée du même tissu que les ganglions lymphatiques, mais proliférant anarchiquement. Il est dû à des cellules anormales provenant des lymphocytes T, globules blancs jouant un rôle fondamental dans les défenses immunitaires de l’organisme.
Ce syndrome touche principalement les adultes, habituellement après 50 ans.
Il provoque des rougeurs diffuses, accompagnées de démangeaisons souvent très importantes.
De plus, il y a habituellement des adénopathies (augmentation de la taille des ganglions lymphatiques).
Le lymphome cutané à cellules B
Les lymphomes cutanés primitifs à cellules B sont des lymphomes non hodgkiniens qui prennent naissance à partir de lymphocytes B tumoraux présents au niveau de la peau.
Il sont moins fréquents. En effet, ils ne représentent que 25 % des lymphomes cutanés.
Dans la plupart des cas, ils restent localisés sur la peau et les médecins parviennent généralement à bien le contrôler avec des traitements peu agressifs.
Néanmoins, ils sont susceptibles de réapparaître.
Ce type de lymphome peut présenter des difficultés pour le diagnostic. En effet, la peau peut être une localisation secondaire d’un lymphome non hodgkinien ayant débuté au niveau d’un autre organe (un ganglion lymphatique notamment).
Ainsi, il est essentiel de faire un diagnostic précis et de bien les typer car leur pronostic est variable, allant de formes très « indolentes » à des formes plus agressives.
Sources :
https://dermato-info.fr/fr/les-maladies-de-la-peau/les-lymphomes-cutanés#fermer
https://www.larousse.fr/encyclopedie/medical/syndrome_de_Sézary/16107
https://www.deuxiemeavis.fr/pathologie/lymphome-cutane
COMMENT TRAITER LES LYMPHOMES CUTANÉS ?
Il existe de nombreux traitements et recommandations adaptés au type et au stade du lymphome cutané.
Dans un premier temps, concernant le mycosis fongoïde, il est recommandé d’utiliser des traitements locaux réalisés au domicile allant des corticoïdes en crème à des applications de chimiothérapie locale.
Il est également possible de guérir cette forme de lymphome cutané à travers la mise en place d’un traitement par ultraviolets (photothérapie), réalisé par un dermatologue. Ce traitement dure généralement 3/4 mois.
Pour des formes résistantes ou plus évoluées (ex : lymphomes B), des traitements tels que les immunomodulateurs (médicaments qui bloquent certaines fonctions du système de défense du corps humain et, par conséquent qui sont administrés pour réguler la réponse immunitaire du patient), les anticorps monoclonaux, la radiothérapie et plus rarement la chimiothérapie sont conseillés.
→ Il est bon à savoir qu’il existe un réseau spécialisé pour les lymphomes cutanés qui s’appelle Gflec (Groupe Français d’Etude des lymphomes cutanés). Il est labellisé par l’INCA (l’institut national du Cancer). Ce réseau est spécialisé dans les lymphomes cutanés. Il s’agit d’un groupe qui mène des travaux afin de mieux traiter et comprendre les lymphomes cutanés
De nombreux types de champignons sont susceptibles d’être pathogènes pour l’homme. Les plus fréquents sont :
- Les dermatophytes
- Les levures du genre Candida
- Le Mallasezia Furfur responsable du Pityriasis Versicolor
DERMATOPHYTIES
Les dermatophytes sont des champignons qui se développent uniquement dans la kératine ; ils touchent donc la peau, parfois les poils et les ongles mais respectent les muqueuses. Ils sont toujours pathogènes pour l’homme.
Aspects Cliniques
- L’herpès circiné
Touche la peau sans poils ; il se présente sous forme de lésions arrondies, avec démangeaisons, qui évoluent de façon centrifuge ; la plaque desquame légèrement et en périphérie on voit une rougeur plus importante. Les agents en cause sont le plus souvent Microsporum Canis, parfois Trichophyton Rubrum.
C’EST LIÉ À UN CONTACT DIRECT AVEC LES POILS INFECTÉS D’UN JEUNE ANIMAL DOMESTIQUE ( chiot, chaton..)
- L’atteinte des grands plis est due à Trichophyton Rubrum
Elle siège le plus souvent aux plis des aines et aux aisselles ( Les plaques rouges grattent et s’étendent )
- L’atteinte des pieds
Elle est très fréquente et due le plus souvent à Trichophyton rubrum Le siège le plus fréquent est l’espace entre le 4 ème et le 5 ème orteil mais peut gagner les autres.
Le pli desquame avec parfois une fissure au fond du pli et une rougeur des faces d’accolement ; parfois il devient suintant et s’étend à la face dorsale du pied.
Les démangeaisons s’avèrent être importantes. Ce « pied d’athlète » s’accompagne souvent d’une atteinte des ongles.
- L’atteinte des ongles
Elle est fréquente surtout sur les pieds. Elle est surtout due à trichophyton rubrum et donne une atteinte de l’ongle mais pas de son pourtour, avec début sur le bord libre de l’ongle qui s’épaissit, puis se décolle et s’effrite. À la longue, on peut aboutir à une destruction complète de l’ongle.
- Les teignes
Elles sont dues à une pénétration des poils et des cheveux par les filaments mycéliens.
- Les teignes tondantes sont caractérisées par des plaques qui pèlent un peu avec des cheveux cassés.
- Les teignes microsporiques donnent des plaques de grande taille
- Et les teignes trichophytiques donnent de multiples petites plaques.
CANDIDOSES
Les Candida sont des levures de structure unicellulaire.
Il existe de très nombreuses espèces mais il faut surtout retenir Candida Albicans, saprophyte des muqueuses en particulier digestives, mais pas de la peau où il est pathogène.
Facteurs favorisants
- Facteurs locaux : macération, chaleur et humidité, surtout dans les plis ; l’acidité physiologique ou induite par les antiseptiques, en particulier sur les muqueuses ; le contact répété avec le sucre.
- Facteurs généraux : obésité, diabète
- Facteurs médicamenteux : antibiotiques à large spectre, psychotropes,
- Déficits immunitaires acquis ou congénitaux
Clinique
- Les candidoses intéressent à la fois la peau et les muqueuses :
Atteinte des grands plis : aspect de plaques qui démangent beaucoup, rouge foncé, sur les 2 faces des plis, à la surface lisse, humide. On la voit souvent dans les plis inguinaux, axillaires, sous-mammaires, fessier (mais ici la contamination est d’origine digestive). Il existe souvent une surinfection bactérienne.
- Candidoses entre les doigts plus rares :
- au niveau des pieds, moins fréquentes que les dermatophyties
- aux mains, surtout chez les ménagères ou les pâtissiers
- L’atteinte des ongles est provoquée par l’humidité, la macération, le contact avec le sucre. Elle débute par une atteinte du pourtour de l’ongle, rouge, douloureux, avec souvent un faux panaris. L’atteinte de l’ongle est secondaire et débute sur le bord latéral de l’ongle, qui est brun ou verdâtre.
- Les candidoses buccales se voient à tout âge
- Muguet du jeune enfant et du vieillard dénutri
- Glossite candidosique : soit enduit blanchâtre, soit glossite rouge vif vernissée, soit langue noire villeuse
- Les candidoses génitales sont en très nette augmentation depuis l’âge de 30 ans.
- Chez la femme c’est une vulvo-vaginite très prurigineuse avec un muqueuse rouge vif, œdémateuse, avec des plaques d’enduit blanchâtre. Elle se voit souvent en cours de grossesse, mais surtout se voit chez les femmes sous pilule contraceptive, ou utilisant des savons antiseptiques
- Chez l’homme la balanite (atteinte du gland) candidosique débute dans le sillon entre le gland et le prépuce. ; On recherchera toujours une contamination sexuelle et un diabète.
PITYRIASIS VERSICOLOR
C’est la forme la plus fréquente des mycoses cutanées.
Elle est due à Mallassezia Furfur ( petite levure)
Facteurs favorisants
- Chaleur et humidité
- Exposition solaire
- Facteurs endocriniens : grossesse, diabète
- Immunosuppression thérapeutique
Clinique
Le Pityriasis versicolor siège sur la partie supérieure du tronc et les épaules, sous forme de
taches rosées ou chamois, légèrement squameuses.
Sur la peau bronzée, la forme est achromique, sous forme de petites taches blanches.
TRAITEMENTS ANTI MYCOSIQUES
Ils sont nombreux et comprennent certains antiseptiques, les antibiotiques et les imidazolés, puis des molécules plus récentes
- Les antiseptiques :
De nombreux antiseptiques ont une action antimycosique et ils sont parfois associés dans certaines formes commerciales
- Les halogénés :
Alcool iodé, polyvidone iodée (Bétadine®) Ils sont actuellement peu utilisés.
- Les antibiotiques antifongiques
- La Nystatine (Mycostatine®) et l’Amphotéricine (Fungizone®) ne sont actives que sur les candidoses. Non absorbées par la muqueuse intestinale, elles sont utilisées pour stériliser un foyer digestif. Elles peuvent aussi être utilisées sous forme de pommades ou d’ovules pour traiter les candidoses cutanéo-muqueuses.
- Les imidazolés :
Ils sont actifs sur les candidoses, les dermatophyties, le PV et les bactéries Gram +.
On en a plusieurs à notre disposition : Bifonazole (Amycor®), Clotrimazole (Trimysten®), Econazole (Pevaryl®), Iconazole (Fazol®), Kétoconazole (Ketoderm®) Omoconazole (Fongamil®), Miconazole (Daktarin®).
Les imidazolés sont commercialisés sous de nombreuses formes galéniques : lotions, crèmes, poudres, gels, ovules, gels buvables.
- Le Kétoconazole ( formes topiques seulement ) :
Crème, gel moussant, (Kétoderm® crème et gel moussant) pour le traitement des mycoses cutanées et du cuir chevelu, et une forme Monodose pour le traitement du PV en une seule fois.
- Le ciclopiroxolamine est utilisé en crème et en lotion pour le traitement des mycoses cutanées (Mycoster®) ; il existe également en vernis (Mycoster® 8%) pour le traitement des onyxis sans atteinte matricielle. Un nouveau vernis : Onytec®
- La Terbinafine est un antimycosique de la famille des allylamines (Lamisil®) :
C’est le plus récent des antifongiques. C’est un médicament actif sur les Dermatophytes et les levures. La Terbinafine diffuse à travers le derme jusqu’à la surface de la peau. Elle est présente dans les ongles dès les premières semaines de traitement.
La dose prescrite est de 1 comprimé par jour pendant 1 mois pour les mycoses de la peau et de 4 mois au moins pour les omycoses des ongles. En raison de la possibilité d’effets nocifs pour le foie (hépatite), il est obligatoire avant de prescrire ce médicament, de faire un bilan sanguin qui doit être répété tous les mois pendant le traitement.
La Terbinafine existe aussi sous forme de crème (Lamisil crème ®) utile dans les intertrigos des petits et des grands plis. Elle est active en quelques heures et le traitement est donc raccourci ( 10 jours)
Sources :
Monod M, Fratti M and coll. Dermatophytes transmitted by pets and Cattle. Rev Med Suiss 2014; 10/424/749,53
Robert Baran, Eckart Hanecke : Diagnostic différentiel des onychopathies Informa Healthcare 2007
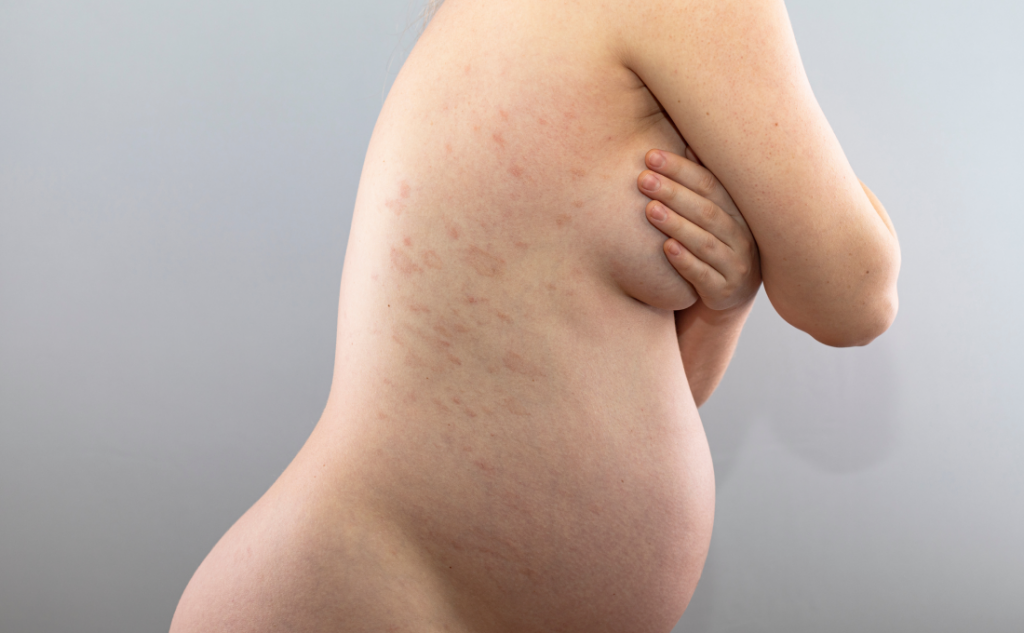
DÉFINITIONS
- L’éruption polymorphe de la grossesse est une affection cutanée caractérisée par la présence de multiples papules prurigineuses sur le corps.
- Elle s’avère être la dermatose la plus fréquente pendant la grossesse.
- L’éruption se développe généralement au cours du deuxième trimestre, bien qu’elle puisse également apparaître à la fin du troisième trimestre.
- Elle peut persister pendant toute la fin de la grossesse et quelques semaines après l’accouchement.
EXAMENS
Cliniquement, des éléments maculo-papuleux et un prurit sont suffisants pour poser le diagnostic. Lorsque les symptômes sont typiques, il n’y a pas d’examen supplémentaire nécessaire.
TRAITEMENTS
- La prescription du dermatologue est un traitement à base de crèmes dermocorticoïdes. Ce traitement sert à soulager les démangeaisons et les symptômes avant qu’ils disparaissent naturellement après l’accouchement. Il est, dans la plupart des cas, suffisant et privilégié. Leur application se fait de manière uniforme au niveau de toutes les zones atteintes.
- D’après “Dermato-info, Société Française de Dermatologie”, «Il faut utiliser des crèmes dermocorticoïdes à activité forte, comme la bétaméthasone ou la diflucortolone.»
- Des antihistaminiques peuvent être prescrits par les dermatologues afin d’éviter de se gratter.
- La crème hydratante apaisante peut également être efficace pour calmer les démangeaisons.
Remarque : Le traitement n’a aucun danger sur l’enfant, la grossesse et la mère.
Quelles sont les causes de l’éruption polymorphe ?
La cause de l’éruption polymorphe de la grossesse est inconnue jusqu’à aujourd’hui.
Comment évolue l’éruption polymorphe ?
Cette maladie peut persister quelques semaines après la grossesse. Mais de manière générale, elle disparaît naturellement après l’accouchement.
Q/R
- Est-ce qu’elle est contagieuse ? Non, cette dermatose n’est pas contagieuse et ne se transmet pas au bébé
- Est-ce qu’il y a un risque pour la grossesse ou pour le bébé ? Non. C’est une maladie qui n’est pas grave. Il n’y a pas de risque sur le bébé, sur la mère et sur la grossesse
- Est-ce qu’elle est douloureuse ? L’éruption polymorphe provoque des démangeaisons intenses qui gênent le sommeil.
- Quelle est la cause de cette éruption ? La cause de l’éruption polymorphe de la grossesse est inconnue jusqu’à aujourd’hui
- Est-ce que cette maladie réapparait pendant les prochaines grossesses ? De manière générale, l’éruption ne réapparait pas lors des grossesses ultérieures. La récidive lors des grossesses ultérieures est rare (5 %).
- Dans quels cas faut-il reconsulter un dermatologue ?
- En cas de persistance des démangeaisons en dépit du traitement prescrit
- En cas d’apparition de cloques sur la peau
→ Il est conseillé de prendre les médicaments prescrits par le dermatologue pour atténuer les démangeaisons.
Source :
https://dermato-info.fr/fr/les-maladies-de-la-peau/l’éruption-polymorphe-de-la-grossesse
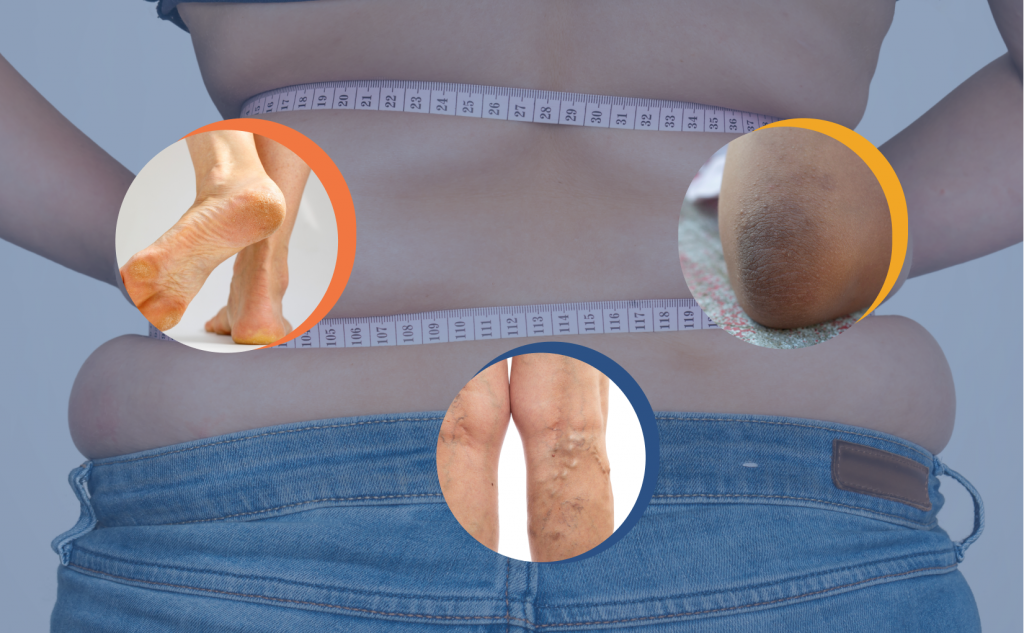
Définitions
- L’obésité présente un véritable problème de santé publique. Elle touche les enfants et les adultes, hommes et femmes.
- Sans doute, y a-t-il une prédisposition génétique, toutefois le mode de vie joue un rôle primordial dans le développement de l’obésité. Par cela, on entend la mauvaise alimentation et l’inactivité physique principalement.
- L’excès de poids a des conséquences inéluctables sur la peau. Et il est conseillé de bien soigner les maladies qui en découlent.
Conséquences de l’obésité sur l’épiderme – Exemples de problèmes de peau liés à l’obésité
- Il existe plusieurs problèmes de peau qui sont associés à l’obésité.
- Il faut noter que l’obésité est susceptible d’aggraver des maladies de peau déjà existantes. On peut noter par exemple “le psoriasis”.
L’Acanthosis nigricans
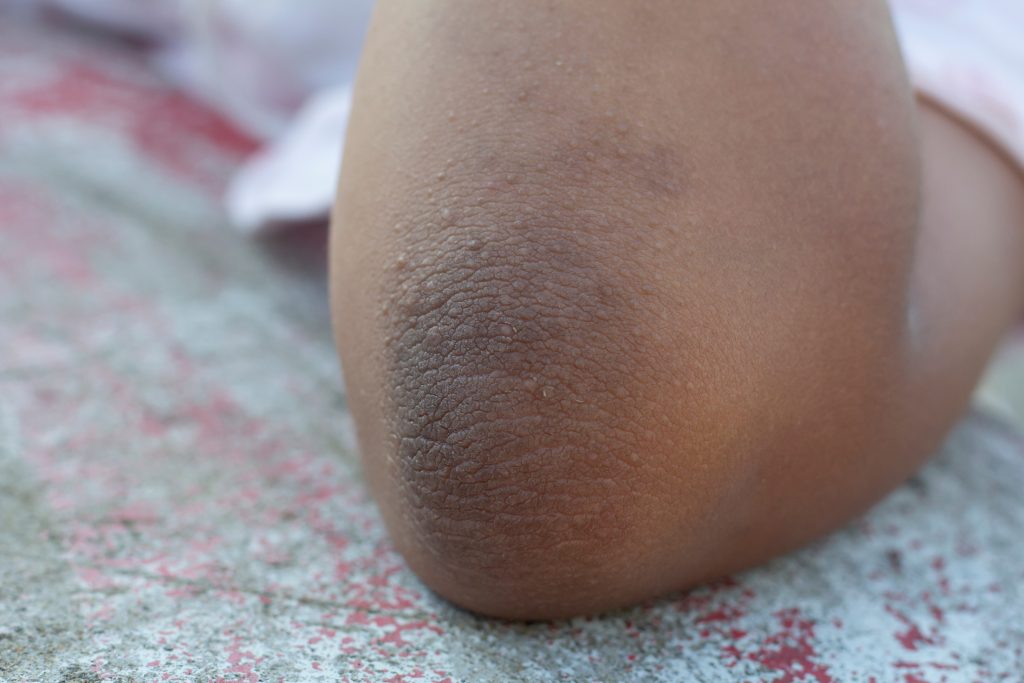
- C’est une affection de la peau qui provoque un assombrissement et un épaississement de certaines zones de la peau. Elle se présente principalement au niveau des plis des aisselles et du cou.
- L’Acanthosis nigricans est souvent associée à l’obésité. Plus précisément, elle est causée par la résistance des cellules à l’insuline chez les sujets obèses.
L’Intertrigo
- L’intertrigo est une inflammation de la peau. C’est une forme de mycose de la peau touchant les plis cutanés. Elle se manifeste avec des rougeurs et des fissures au niveau des plis de la peau ( les plis sous-mammaires, interfessiers, abdominaux et aussi au niveau des aisselles etc. )
- Etant donné que l’obésité permet la macération au niveau des plis de la peau, les conditions s’avèrent être favorables pour le développement de cette inflammation.
Les varices
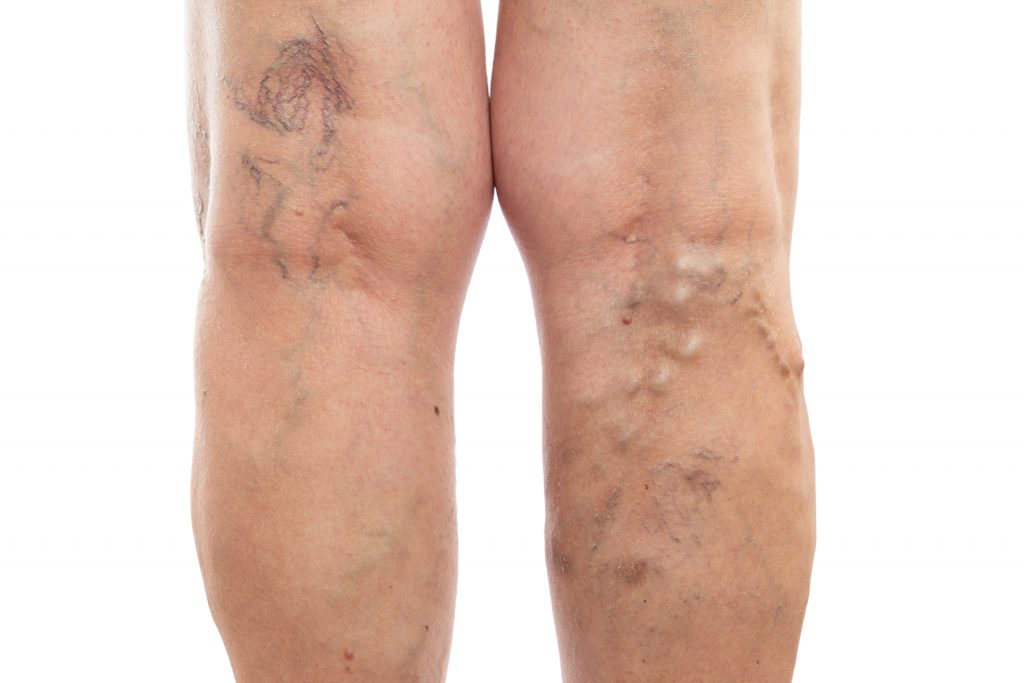
- Les varices (également appelées “saure bassin”) sont des vaisseaux dilatés et tortueux qui peuvent prendre une apparence rouge ou violette. Elles surviennent fréquemment au niveau des membres inférieurs.
- Elles peuvent être observées à tout âge et, bien qu’elles puissent constituer un problème esthétique pour les patients, cette affection est fréquente chez les personnes des deux sexes. Les traitements varient beaucoup en fonction de la tranche d’âge, de l’extension des veines, de leur taille, etc.
- L’insuffisance veineuse chronique touche les femmes plus que les hommes.
- Les personnes souffrant d’obésité peuvent avoir des varices à cause de l’excès de graisse qui empêche le sang de remonter facilement vers le cœur.
Le Lymphoedème
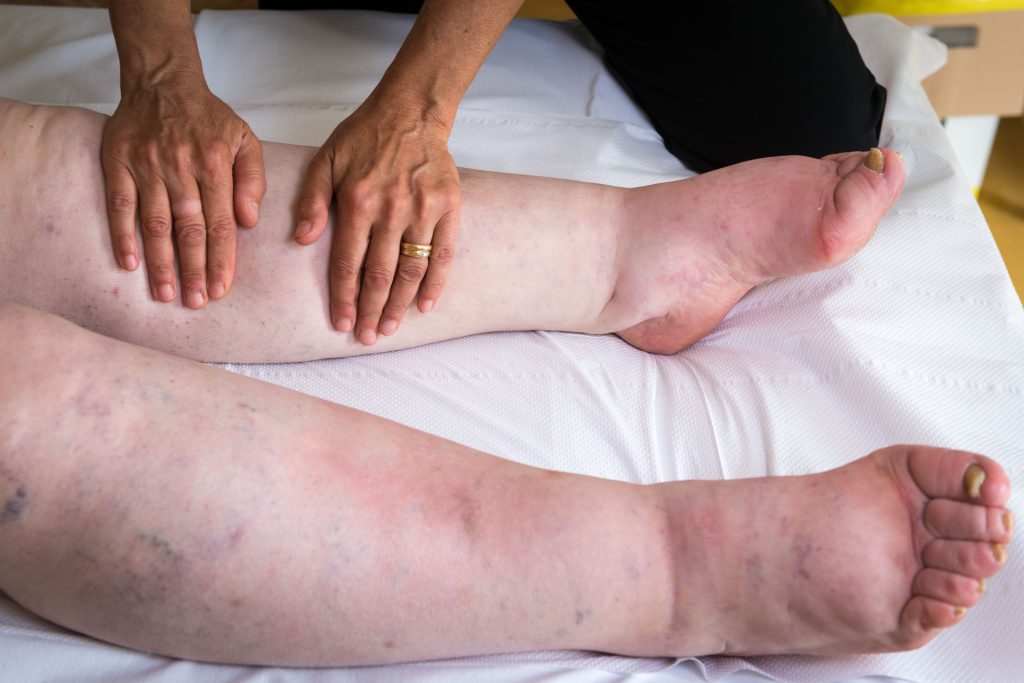
- Le lymphoedème est une maladie chronique qui se caractérise par un gonflement au niveau d’un membre du corps. Cette enflure s’explique par l’accumulation anormale de lymphe dans les tissus situés sous la peau.
- Le flux normal de la lymphe dans le corps est bloqué ou interrompu. Avec une diminution du drainage des fluides, les toxines, protéines et autres déchets métaboliques commencent à s’accumuler dans les tissus.
L’Hyperkératose plantaire
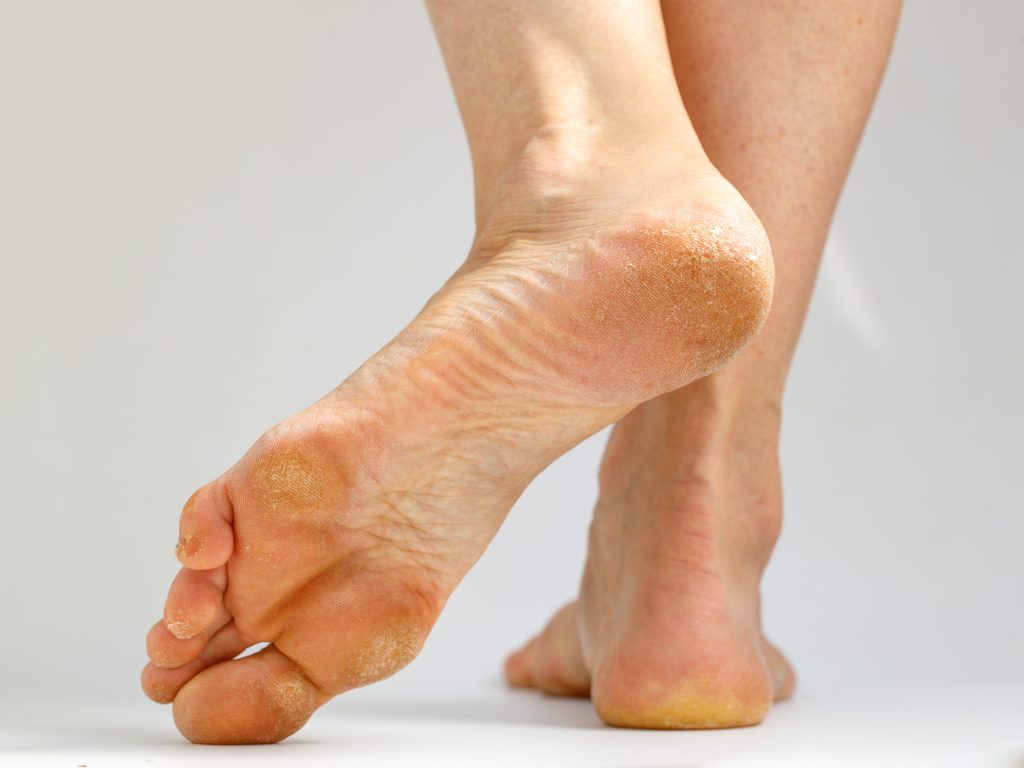
- L’hyperkératose plantaire (PH) est un épaississement de la peau de la plante du pied qui se traduit par des callosités dures et douloureuses. Elle est d’aspect jaune foncé. La zone la plus fréquemment touchée est la zone centrale située entre l’os du talon et la plante du pied.
- Il s’agit d’un excès de fabrication de la couche superficielle de la peau. En d’autres termes, c’est une réaction à des micro-traumatismes ou à des appuis excessifs sur des zones du pied. De ce fait, l’excès de poids favorise, sans doute, cette affection cutanée.
→ Certes les problèmes de peau que nous avons abordés sont généralement bénins, mais elles affectent considérablement la qualité de vie des personnes qui en souffrent. Donc, il est conseillé d’être accompagné par un médecin afin de prendre en charge cette maladie.

Introduction
L’intelligence artificielle évolue et connaît une croissance exponentielle dans tous les secteurs. Au cœur des décisions de la recherche sur le cancer, les scientifiques font de nouvelles découvertes chaque jour. Ils testent également de nouvelles techniques et technologies pour trouver des remèdes plus rapidement.
Grâce au big data épidémiologique, les scientifiques peuvent désormais utiliser l’intelligence artificielle pour les aider dans le traitement des maladies. Ils les aident surtout dans leur lutte contre le cancer.
Lors du congrès EADO ( European Association of Dermato Oncology ) de 2021, Hans Peter Soyer a déclaré :
La crainte de passer à côté d’un diagnostic, pour des raisons médicolégales et du fait de l’anxiété des patients, a conduit les médecins généralistes à adresser de plus en plus facilement les patients à un spécialiste pour avis et les dermatologues à recourir de plus en plus souvent à la biopsie .
L’enjeu est donc le suivant : Comment diminuer le nombre d’examens dermatologiques sans perte de chance.
L’IA permettra-t-elle de contribuer à cette diminution et d’améliorer ainsi la dermatologie ?
Une augmentation des diagnostics
Le nombre global de nouveaux cas de cancer augmente chaque année. Cette évolution rapide est certainement due à des facteurs de risque qu’on connaît tous tels que l’exposition au soleil et aux ultraviolets artificiels, le nombre élevé de grains de beauté d’aspect inhabituel et l’immunodépression etc. Cependant, cette progression peut également être expliquée par l’augmentation des diagnostics.
L’intelligence artificielle au service du dépistage des mélanomes
L’intelligence artificielle (IA) s’est avérée plus précise que les observateurs humains pour distinguer les lésions malignes des lésions bénignes. L’IA peut être utilisée pour le dépistage en temps réel d’images numériques de lésions cutanées à l’aide d’un classificateur SVM sur plusieurs maladies cutanées différentes.
La dermatoscopie digitale
À l’ère du “big data”, avec sa promesse de nouvelles découvertes médicales à partir de vastes quantités d’informations sur les soins de santé, les dermatologues ont rejoint l’effort d’analyse d’innombrables images pour tenter de glaner de nouvelles informations sur les maladies de la peau .
La dermatoscopie digitale, un appareil de diagnostic non invasif utilisé pour observer les couches épidermiques et dermiques de la peau avec des détails en haute définition, est une nouvelle technologie qui est sur le point de transformer l’ensemble du secteur.
Elle permet de diagnostiquer les patients plus tôt, à moindre coût, à moindre risque et avec moins d’incertitude. Elle permet d’améliorer la spécificité et la sensibilité en offrant la possibilité de stocker les photographies de lésions atypiques afin d’apprécier leur évolution d’une visite de suivi à une autre.
Ce nouveau procédé permet la visualisation dermoscopique de la peau normale et des lésions pigmentées et non pigmentées suspectes. Cela implique la capture et l’analyse de deux images numériques à haute résolution : une macro et une mosaïque. La macro-image fournit une évaluation visuelle globale de la lésion et de sa couleur, de son pigment, de ses bords et de sa texture, tandis que l’image en mosaïque permet une analyse plus précise de la couleur grâce au calcul de différentes zones de couleur.
→ Cette capacité à visualiser le niveau cellulaire en temps réel est susceptible de révolutionner la manière dont nous prévenons et traitons le cancer de la peau.
L’IA et sa contribution à l’amélioration de la rapidité, la précision et la cohérence du diagnostic
Aujourd’hui, les chercheurs médicaux et les entreprises technologiques font d’énormes progrès pour détecter des cancers de la peau et plus particulièrement le mélanome, la forme la plus dangereuse de cancer de la peau.
Plusieurs algorithmes ont été conçus pour détecter automatiquement des mélanomes dans les biopsies dermiques. L’algorithme évalue les images de biopsies dermiques. Il applique aussi une série de classificateurs à l’image pour distinguer le mélanome des autres lésions cutanées et classer les caractéristiques dermato-pathologiques telles que l’épaisseur et la couleur.
La méthode adoptée est de collecter des données du contexte clinique et d’autres plus générales sur les patients. L’objectif est d’exclure tous les cas déclarés positifs chez les patients, là où il sont en réalité négatifs.
Grâce à l’IA, l’identification des LPS ( lésions pigmentées suspectes ) est rapide, ce qui rend plus facile le diagnostic précoce de mélanome.
Model dermatology
Le slogan de cet algorithme libre d’accès et gratuit pour tous est “Making Medicine More Efficient” ou “Rendre la médecine plus efficace”
Cette technologie a été présentée dans le Journal Investigative Dermatology. Elle se veut précise et capable de classer 134 troubles cutanés. C’est un réel soutien pour les dermatologues.
L’algorithme a été formé et déployé par le dermatologue Han Seung Seog. Il a fondé IDerma dans le but de développer et de maintenir des modèles et des applications d’intelligence artificelle. L’objectif de l’algorithme est de fournir des informations personnalisées au patient ayant des difficultés d’accès aux informations médicales.
Pour en savoir plus, voici une démonstration de cette application ⬇️
Sources :
https://www.santelog.com/actualites/melanome-lia-au-service-du-praticien
https://dermato.santelog.com/2020/04/06/dermato-lia-pour-diagnostiquer-les-maladies-de-peau/
https://dermato.santelog.com/2020/08/28/melanome-lia-au-service-du-praticien/
Cet article peut aussi vous intéresser : https://dermatos.fr/les-maladies-dermatologiques-de-lete/
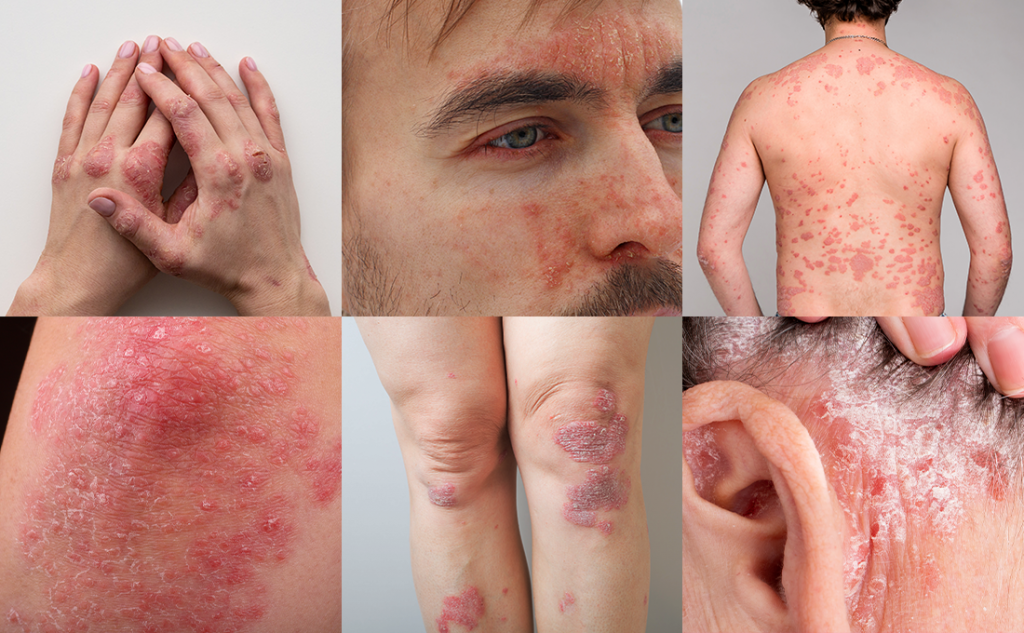
Qu’est-ce que le Psoriasis ?
- Le psoriasis est une maladie épidermique inflammatoire chronique courante qui touche 2 à 3 % de la population en France. Il est non contagieux et se manifeste par des plaques rouges et squameuses sur la peau qui démangent.
- Le psoriasis est un épaississement de la couche la plus superficielle de la peau. Il se produit lorsque les cellules du système immunitaire de l’organisme commencent à attaquer par erreur ses propres cellules saines. Par conséquent, cela provoque une inflammation dans la couche profonde de la peau.
- Un symptôme courant du psoriasis est une démangeaison ou une brûlure intense dans la zone où il apparaît. On peut le localiser sur le cuir chevelu, les coudes, les genoux, les mains et les pieds.
Quels sont les symptômes de cette maladie ?
Le psoriasis a plusieurs symptômes tels que :
- Les plaques de psoriasis représentent le symptôme du psoriasis le plus visible. Elles sont repérables par la vue et par le toucher. Il s’agit de plaques de peau rouges et rugueuses en relief, recouvertes de fragments de peau blanchâtres appelés squames. Ces derniers sont “de petites lamelles de peau morte qui se détachent spontanément de l’épiderme“.
- Le psoriasis peut provoquer des démangeaisons, être douloureux et gênant en raison de sa nature visible. Les symptômes vont souvent au-delà d’un simple problème esthétique pour les personnes touchées.
- La peau est susceptible de s’enflammer suite à un frottement ou à une brulure.
Exemples de formes classiques du psoriasis
- Il existe différentes formes de psoriasis qui peuvent être identifiées par les signes et symptômes cliniques, la distribution, l’âge d’apparition et la morphologie. En général, les différentes formes de psoriasis présentent des caractéristiques qui se chevauchent, et l’étiologie n’est pas entièrement connue.
- Le psoriasis est classé en différentes catégories :
Le psoriasis en plaques (le plus fréquent)
Comme noté précédemment, c’est la forme la plus courante. On l’appelle “Psoriasis vulgaire”. Les plaques se situent habituellement sur les coudes, les genoux, le cuir chevelu et la région lombaire mais elles peuvent aussi apparaître sur n’importe quelle partie du corps
Le psoriasis en gouttes
Il s’agit de petites gouttes éparpillées sur tout le corps, mais surtout au niveau des zones de frottement notamment le bas du dos ou l’avant bras
Le psoriasis des ongles ou psoriasis unguéal
- Pour certains patients, c’est la seule localisation du psoriasis. Cette forme se caractérise par un épaississement de la peau, ce qui provoque le décollement des ongles.
- Le psoriasis unguéal est très dérangeant non seulement fonctionnellement mais aussi esthétiquement.
Exemples de formes moins fréquentes du psoriasis
Parmi les formes de psoriasis qui sont plus rares, on note :
Le psoriasis inversé ou psoriasis des plis
Cette forme, comme son nom l’indique, apparait essentiellement dans les zones de plis, à l’exemple des inter-fessiers, les creux axillaires et les plis sous-mammaires.
Contrairement au psoriasis en plaques, le psoriasis inversé ne contient généralement pas de plaques squameuses. Elles sont plutôt inflammatoires.
Le psoriasis du visage
Connu pour son impact social et esthétique sur les patients, le psoriasis du visage est très difficile à accepter et à vivre au quotidien. Il se caractérise par des plaques rouges ou rosées au milieu du visage.
Exemples de formes graves
Le psoriasis érythrodermique
Quoi que cette forme soit rare, elle reste très dangereuse vu qu’elle atteint plus de 90 % de la surface du corps. Elle nécessite, une hospitalisation, une prise en charge rapide et un traitement puissant.
Le psoriasis pustuleux
À l’instar du psoriasis érythrodermique, le pustuleux est très grave. Il se manifeste par des pustules localisées au niveau des paumes des mains et / ou des plantes des pieds. Cette forme peut également être généralisée en touchant l’entièreté du corps et dans ce cas-là, il y a un risque vital pour le patient.
Est-ce qu’il existe des facteurs et des éléments déclenchants ?
En effet, il y a des facteurs qui favorisent l’apparition de cette maladie.
Une prédisposition génétique
Certes, le psoriasis peut être héréditaire vu que 30% des personnes atteintes ont des antécédents familiaux mais ce n’est pas tout le temps le cas.
Facteurs environnementaux
Le psoriasis est susceptible d’être amplifié à cause de l’environnement dans lequel on vit. Le stress, l’alimentation, la consommation excessive d’alcool et de tabac, le choc émotionnel et le traumatisme affectif peuvent favoriser et / ou accentuer la maladie.
Les conséquences sociales et psychologiques de cette maladie sur les patients

→ Nathalie Fletcher, artiste américaine, a fait cette illustration pour montrer le poids du psoriasis sur ses porteurs et à quel point il est difficile de vivre normalement avec.
- De par sa visibilité sur le corps, il est difficile d’assumer cette maladie. D’où la tendance à éviter les autres, à cacher son corps dans la rue, au travail et avec les siens. Le regard d’autrui fait donc peur aux patients.
- De surcroît, les patients ont tendance à consommer plus d’alcool et de tabac que les autres.
→ Par conséquent, le stress et les problèmes psychologiques surgissent de manière naturelle. Ces derniers, considérés également comme causes du psoriasis, s’installent et deviennent permanents.
Sources : https://www.santelog.com/actualites/psoriasis-un-diagnostic-non-invasif-des-tissus-cutanes-profonds
https://dermato-info.fr/fr/les-maladies-de-la-peau/le-psoriasis#psoriasis_étiologie
https://francepsoriasis.org/la-maladie/comprendre/psoriasis/formes-et-localisations-du-psoriasis/
https://www.ducray.com/fr-fr/psoriasis/symptomes
Cet article peut aussi vous intéresser : https://dermatos.fr/focus-sur-le-psoriasis/

Qu’est-ce que le PLFSS (Projet de Loi de Financement de la Sécurité Sociale) ?
- Le PLFSS, présenté annuellement par le Gouvernement à l’automne, a pour objectif de maîtriser les dépenses sociales et de santé. A travers cette action, il détermine les conditions nécessaires à l’équilibre financier de la Sécurité Sociale.
- Le Parlement vote pour ce projet tous les ans. Il doit être déposé à l’Assemblée Nationale au plus tard le 15 octobre. Le Parlement dispose de 50 jours pour se prononcer. Si ce délai se voit être dépassé, le PLFSS peut être adopté par voie d’ordonnance.
Les principales mesures du PLFSS 2022
L’article 24 : La télésurveillance
«Dans le cadre du Ségur de la santé, la télésanté est apparue comme un enjeu clé de la transformation du système de santé. Ainsi, la mesure 24 y est entièrement consacrée et prévoit notamment comme objectif de fixer le périmètre et les principes du financement de la télésurveillance par l’assurance maladie obligatoire […] Les prises en charge existantes sont ainsi pour l’essentiel expérimentales et ne s’inscrive pas dans un cadre unifié de prise en charge par l’assurance maladie. Donc, l’objectif de la mesure est de définir l’architecture globale et les différents paramètres d’un modèle de financement de droit commun de la télésurveillance par l’assurance maladie (périmètre des activités, modalités d’évaluation, formes de financement), ainsi que les modalités de transition du modèle expérimental vers une prise en charge de droit commun.»
Source : https://www.assemblee-nationale.fr/dyn/15/textes/l15b4523_projet-loi#D_Article_24
L’article 24 concernant la télésurveillance a été modifié par un amendement visant à s’assurer que les activités de télésurveillance seront bien réalisées par des professionnels de santé exerçant auprès d’offreur de soins traditionnels.
L’article 26 : La réforme des urgences
« La réforme du financement des urgences, introduite par l’article 36 de la loi de financement de la sécurité sociale pour 2020, repose sur trois piliers de financement : une dotation populationnelle, une dotation complémentaire qualité et des recettes liées à l’activité.
S’agissant du financement à l’activité des passages non programmés non suivis d’hospitalisation, l’architecture issue des mesures adoptées en LFSS pour 2020 et complétées en LFSS pour 2021 vise à simplifier, à unifier et à mieux hiérarchiser la facturation des prestations aux urgences, à l’assurance maladie comme au patient ou à son assurance maladie complémentaire […] La mesure vise d’autre part à reporter l’entrée en vigueur du forfait patient urgence du fait de la prolongation au second semestre 2021 de la garantie de financement dont bénéficient les établissements de santé dans le cadre de la pandémie de covid‑19. L’entrée en vigueur initialement prévue au 1er septembre 2021 est reportée au 1er janvier 2022.»
Source : https://www.assemblee-nationale.fr/dyn/15/textes/l15b4523_projet-loi#D_Article_26
On a modifié l’article 26 comme suit :
- les expérimentations en cours sur les règles d’organisation et de financement des transports sanitaires urgents pré-hospitaliers sont prolongées
- l’impact du reste à charge des usagers sera pris en compte dans l’évaluation du dispositif
- les ajustements relatifs aux différents cas d’exonération du forfait patient aux urgences seront appliqués dès que le forfait patient urgences entrera en vigueur afin d’éviter une mise en place en deux temps.
L’article 37 : La substitution des médicaments biosimilaires
Les biothérapies en dermatologie
Les biomédicaments se caractérisent par des approches cellulaires et/ou des approches technologiques issues du génie génétique, notamment :
- La technologie de l’ADN recombinant consistant à introduire un gène étranger et à le faire exprimer dans un micro-organisme, dans des cellules animales, végétales ou dans un organisme supérieur
- L’expression contrôlée de gènes qui codent des protéines biologiquement actives dans des procaryotes ou eucaryotes
- Les méthodes à base d’hybridomes pour la production d’anticorps monoclonaux
Les biomédicaments ont révolutionné la prise en charge thérapeutique des patients dans les années 2000. Ce qui a donné lieu à une forte pénétration du marché par ces produits. On utilise beaucoup les biothérapies dans le cadre des traitements dermatologiques. Elles permettent de traiter le psoriasis, le mélanome, la maladie de Verneuil, les maladies bulleuses ou l’urticaire chronique. Néanmoins, le principal frein à la prescription de biothérapies en ville était la contrainte de prescription initiale hospitalière. Ce qui peut représenter une perte de chance pour les patients qui ont subi des difficultés d’accès aux services compétents.
Ce qui est prévu dans le PLFSS
Le PLFSS 2022 propose à l’article 39 d’élargir le rôle des pharmaciens pour la substitution de certains groupes de médicaments biosimilaires. Les pharmaciens sont maintenant autorisés à délivrer, par substitution au médicament biologique prescrit, un médicament biologique similaire. Ce qui revient, en réalité, à initier un nouveau traitement.
On a modifié l’article 37 comme suit :
- l’apposition de la mention « Non substituable » sur les ordonnances doit dorénavant être justifiée par des raisons tenant à la situation médicale du patient
- dans le cas de substitution d’un médicament biosimilaire par un autre, le pharmacien doit informer le prescripteur mais aussi le patient de la substitution
- le gouvernement devra remettre au Parlement, dans les six mois suivant l’entrée en vigueur de la loi, un rapport établissant la liste des dispositifs médicaux pouvant faire l’objet d’une substitution
L’article 40 : Les orthoptistes
Ce qui est prévu dans le PLFSS
L’article 40 du PLFSS 2022 propose d’autoriser les orthoptistes à réaliser des bilans visuels et à prescrire des verres correcteurs et des lentilles de contact oculaire sans prescription médicale. De plus, l’article prévoit d’autoriser les orthoptistes à réaliser sans prescription médicale le dépistage de l’amblyopie chez les enfants âgés de 9 à 15 mois et celui des troubles de la réfraction chez les enfants âgés de 30 mois à 5 ans.
L’article 40 autorisant les orthoptistes à réaliser des bilans visuels et à prescrire des verres correcteurs et des lentilles de contact oculaire sans prescription médicale a été modifié comme suit :
- l’orthoptiste ne peut délivrer une première prescription de verres uniquement si le patient a consulté, dans un délais précisé par décret, un médecin ophtalmologiste.
Par ailleurs, les députés ont adopté des amendements qui autorisent la délégation d’actes et l’accès direct pour les orthophonistes, les kinésithérapeutes et les infirmières en pratique avancée. Vous trouverez en pièce jointe de ce mail les dépêches APM sur ces sujets :
- L’expérimentation pour 3 ans de l’accès direct aux masseurs-kinésithérapeutes dans certains départements prévue par l’article 41.
- L’expérimentation pour 3 ans de l’accès direct aux orthophonistes exerçant en exercice coordonné dans certains départements par l’article 41 sexies.
- L’autorisation pour les infirmiers en pratique avancée de réaliser, dans trois régions, certaines prescriptions soumises à la prescription médicale dont la liste est fixée par décret (article 41 octies).
- La validation par l’Assemblée nationale de l’élargissement des compétences des orthoptistes. Cela leur permet d’effectuer des bilans visuels et de prescrire des lentilles ou des verres correcteur sans tutelle médicale.
- La colère des syndicats des médecins libéraux face à l’adoption de plusieurs mesures du PLFSS favorables à la délégation d’actes.
Zoom sur le communiqué de presse intitulé “PLFSS 2022 : Non à l’ubérisation de la médecine”
Le communiqué des Conseils Nationaux Professionnels de Médecine Physique et Réadaptation, d’Ophtalmologie et d’ORL date du 3 novembre 2021. C’est une opposition ferme “à la création d’un accès direct aux professions paramédicales sans diagnostic médical préalable au travers du PLFSS 2022.”
- Il s’agit ici de la remise en question même du rôle premier du médecin en tant que diagnosticien et thérapeute. Donner la possibilité de déléguer ce rôle à des professionnels n’ayant pas les acquis (tant dans la formation que dans la pratique) revient à prendre des risques incalculables. C’est cela que dénonce les Conseils Nationaux Professionnels, qui craignent des diagnostics erronés ou tardifs pouvant entamer les chances de guérison d’un bon nombre de patients.
- La consultation médicale d’orientation se trouve être primordiale pour révéler et prévenir des affections silencieuses.
- La crainte est aussi là pour la compréhension de ces lois chez les patients. Dans cette confusion totale, ils ne sauraient plus distinguer les différents rôles des corps médicaux et paramédicaux.
→ Les Conseils Nationaux Professionnels lancent donc un cri d’alarme aux sénateurs et députés pour refuser ces nouvelles mesures. Celles-ci transforment un parcours de soin, clair et aux frontières délimitées, entre médecins et paramédicaux en une concurrence directe.
La position du SNDV
Le SNDV s’insurge contre le tronçonnage de la médecine qui n’améliorera pas le parcours de soins des patients. En effet, risque de provoquer des errances diagnostiques et thérapeutiques.
Le SNDV a souhaité exprimer son opinion sur 3 mesures du PLFSS 2022.
Les équipes de soins spécialisés (ESS)
Le SNDV soutient la mise en place des équipes de soins spécialisés qui répondent à un besoin en dermatologie. Et la raison est la baisse du nombre de dermatologues sur le territoire. Il souhaite attirer l’attention sur l’importance d’obtenir des financements sur le long terme afin de pouvoir pérenniser ces dispositifs.
La substitution des médicaments biosimilaires
Depuis longtemps, le SNDV milite pour permettre aux dermatologues libéraux de réaliser la première prescription des biothérapies. Le SNDV s’oppose à la substitution des médicaments biosimilaire par le pharmacien. Car cela revient, en raison de la spécificité de ces médicaments, à initier un nouveau traitement. Or, aujourd’hui, on ne permet la primo-prescription de biothérapie en dermatologie qu’aux praticiens hospitaliers. Le syndicat souhaite ainsi renouveler sa demande d’élargissement de cette compétence à l’ensemble des dermatologues (hospitaliers et libéraux).
L’autorisation de professionnels paramédicaux à prescrire des actes médicaux
- Le SNDV s’inquiète de cette mesure et d’une possible extension à moyen termes à d’autres spécialités. On note par exemple la dermatologie qui dispose d’assistants médicaux. En effet, si les assistants médicaux en dermatologie répondent à un enjeu d’amélioration de l’accès aux soins, d’assurance de meilleur exercice et d’efficience de la prise en charge et du suivi des patients, ceux-ci ne disposent pas des formations nécessaires pour interpréter les résultats des actes et donc de prescrire les soins appropriés.
- Le SNDV est favorable à l’idée que les paramédicaux travaillent au sein des cabinets. Et ce, pour améliorer la prise en charge des patients sans baisse de la qualité des soins.
Sources :

Présentation de l’événement
Les RDV fixent les enjeux et les perspectives de la profession aussi bien sur le plan de la pratique que sur celui de la défense de ses intérêts.
- Les Rencontres sont conçues pour que chacun trouve des réponses concernant son exercice professionnel, que ce soit en libéral, en salarié, que vous soyez hospitalo-universitaire ou non.
- Différentes thématiques seront abordées au cours de tables rondes mais aussi d’ateliers pratiques.
Contexte
Dès le début de la crise sanitaire, les dermatologues ont montré leur investissement médical et leur capacité d’adaptation. Ils se sont rassemblés dans les groupes Whatsapp que le SNDV a mis en place pour échanger, venir chercher des conseils et livrer des diagnostics. Ils ont été les premiers à mettre en évidence des lésions cutanées, en relation avec la Covid, plusieurs publications internationales en témoignent. Ils se sont mis à la disposition des patients, de la communauté des soignants. Leurs cabinets sont restés ouverts, et le confinement, ils l’ont passé derrière des masques (malgré la pénurie) ou devant leur écran en téléconsultation. Ils ont proposé aussi leurs services aux hôpitaux publics.
Objectifs de l’événement
Comme tout syndicat, nous sommes là pour vous défendre, vous aider, pour relayer les demandes et les propositions de toute la profession, mais aussi pour vous assurer une formation professionnelle.
- Agir pour préparer l’après
- Il est urgent de nous rassembler sur les valeurs essentielles que nous partageons tous, malgré parfois certaines divergences. Il me semble que nous devons tirer une leçon de cette pandémie.
Enjeux
- On aurait pu croire, en bonne logique, qu’en cette occasion exceptionnellement grave, le public aurait remercié le privé… Mais non, c’est même le contraire. Le Ségur de la santé a-t-il posé les bonnes questions ?
- Nous sommes à l’heure où la mutation nécessaire du syndicalisme de spécialités est en marche, et où cet ancien syndicalisme, agissant plus dans la compromission que dans le compromis, est agité par les soubresauts de son agonie, privé de ses sens essentiels de perception. Il est, depuis des années, plus préoccupé par sa sauvegarde financière alimentée par la signature conventionnelle et la formation, faute d’adhérents.
→ L’heure doit être au renouveau au sein de structures regroupant les spécialités d’expertises.
- Le plus extraordinaire est qu’aujourd’hui, le médecin libéral est face aux dangers de la perte de revenus, au risque de précarité et à une relève problématique. Et ne parlons pas du dialogue scientifique : nous ne sommes pas entendus ! La médecine libérale est même totalement absente du « Ségur de la Santé ».
- Nous devons faire reconnaître notre expertise au sein du système de soins et qu’elle soit valorisée. Le médecin généraliste a bien sûr tout son rôle dans le parcours de soins, mais notre expertise est essentielle et incontournable. Il nous faut lui redonner sa place au sein des structures qui gèrent la santé et que nous soyons dans notre cœur de métier, la médecine, pour prendre en charge au mieux la santé de la population.
C’est pourquoi, plus que jamais, le SNDV se mobilise en vue des prochaines « Rencontres » de janvier. Tous les sujets, déjà brûlants en temps normal et désormais prioritaires, doivent être traités avec rigueur, et surtout dans l’union de tous, syndiqués ou non.
Au programme
Formations
Formations spécifiques pour les internes : CCAM, dermoscopie et déjeuner forum sur la déontologie
Formations longues des assistantes
Formations courtes des assistantes
Ateliers
- Prévoyance : les bons réflexes pour choisir sa prévoyance Se protéger, protéger sa famille, protéger son outil de travail
- La retraite : assurez vos vieux jours, retraite active ou non ? comment bien choisir
- Gestion du cabinet (pour les médecins et les assistantes) : Manager une équipe médicale avec des assistantes, les outils clefs et conseils en management
- Atelier chirurgie
- Ateliers toxines : médicales, fonctionnelles et esthétiques
- La téléconsultation, la téléexpertise en pratique
- Quoi de neuf : les traitements adjuvants en cancérologie en pratique
- Les nouvelles technologies au service des dermatologues
- L’utilisation des lasers en dermatologie médicale (vasculaire, CO2, pigmentaire)
Conférences
- Le Ségur du numérique : la révolution en santé ?
Les applications au niveau de l’exercice au quotidien Les logiciels métier
- Les nouvelles structurations médicales en dermatologie pour améliorer le parcours de soins
- Comment organiser mon installation en libéral ?
- La certification périodique, une nouvelle obligation pour les médecins
- Les recommandations dermatologiques en Europe à travers l’Union Européenne des Médecins Spécialistes (UEMS) – Son fonctionnement, le diplôme européen,…
- Quoi de neuf sur la e-reputation et la publicité pour les médecins : les possibilités et les limites
- Les biothérapies : de l’acné au psoriasis, notre nouvel arsenal thérapeutique
- La dermatologie d’ailleurs (hors Union européenne) : Le Liban
- Les pathologies dermatologiques associées au covid long et les manifestations cutanées liées aux vaccins
Pour avoir plus de détails sur le programme, c’est ici :
Comité de pilotage
Dr Anne Bellut, Isabelle Gallay, Dr Fabienne Keller, Dr Chantal Lévy-Rameau, Dr Catherine Oliveres-Ghouti, Dr Michèle Pelletier, Dr Marc Perrussel, Dr Frédéric Renard, Dr Roland Viraben, Dr Luc Sulimovic
Inscription
Pour s’inscrire, rendez-vous ici : https://rdvdermatos.fr/
Venez éclairer votre réflexion avec les points de vue et les analyses de nos experts.
Présentation
- Aujourd’hui, les maladies inflammatoires chroniques touchent de nombreuses personnes dans le monde et deviennent un sujet de santé inévitable. En 2017, en France, près de 600 000 patients étaient atteints de formes sévères de MIC.
Qu’est-ce qu’une maladie inflammatoire chronique (MIC), également appelée “maladie auto-immune” ?
- C’est une inflammation, réponse normale et saine de la part du système immunitaire, qui a pour caractéristique de persister dans le temps. En effet, celle-ci peut durer pendant des semaines, des mois, voire des années.
- Lorsqu’une inflammation a lieu à un endroit où les tissus ne se régénèrent pas, un phénomène de cicatrisation pathologique s’installe : c’est ce que l’on appelle la fibrose. Cette anomalie se manifeste lorsque la proportion de collagène, protéine naturellement présente dans nos tissus, augmente dans l’organisme. À terme, cette production excessive de collagène peut engendrer le dysfonctionnement, voire la perte de l’organe concerné.
L’inflammation chronique peut ainsi toucher les articulations, les tissus du corps, les organes, le système digestif ou encore le cerveau.
En effet, au-delà des douleurs qu’elle génère, la maladie inflammatoire chronique peut provoquer l’apparition de maladies telles que :
La polyarthrite rhumatoïde :
- La polyarthrite rhumatoïde est une maladie articulaire inflammatoire chronique et systémique qui s’attaque principalement aux articulations, entraînant souvent des déformations des mains et des pieds. Elle se manifeste par des poussées de durée variable et des périodes d’accalmie. Bien qu’elle puisse se manifester dans n’importe quelle partie du corps, la polyarthrite rhumatoïde tend à être symétrique, c’est-à-dire qu’elle affecte un bras ou une jambe des deux côtés du corps. Il n’existe pas de tests de diagnostic spécifiques pour la polyarthrite rhumatoïde. Elle peut être difficile à diagnostiquer car elle se développe progressivement avec le temps, ne causant qu’une légère gêne au début.
Pour plus d’informations : https://www.ameli.fr/assure/sante/themes/polyarthrite-rhumatoide/comprendre-polyarthrite-rhumatoide
La maladie de Crohn :
- D’après le site Ameli.fr, “En France, la maladie de Crohn touche près d’une personne sur 1 000, avec chaque année 8 nouveaux cas pour 100 000 habitants.”
- La maladie de Crohn est une maladie inflammatoire de l’intestin (MII) qui provoque un gonflement de la muqueuse du tube digestif. C’est une inflammation chronique qui peut toucher les parois de tout le tube digestif, de la bouche à l’anus. La maladie de Crohn peut également être appelée maladie intestinale ou colite (si seul le gros intestin est concerné). Le plus souvent, celle-ci ****atteint la partie terminale de l’intestin grêle qui relie l’estomac au côlon, le côlon et l’anus.
- Elle peut être diagnostiquée après l’apparition des symptômes ou être découverte lors d’une enquête sur un autre problème, par exemple si une personne a des douleurs répétées à l’estomac. Les symptômes apparaissent généralement de manière progressive, mais parfois ils sont rapides à apparaître.
- L’inflammation peut entraîner une diarrhée sévère, des saignements rectaux, des douleurs abdominales, de la fièvre, une perte de poids et même des complications à long terme. Bien que souvent débilitante, la maladie de Crohn ne met pas la vie en danger comme la colite ulcéreuse (CU).
Le psoriasis :
- Le psoriasis est une maladie inflammatoire chronique de la peau, non contagieuse, déclenchée par le système immunitaire. Il s’agirait de la maladie auto-immune la plus courante affectant certaines parties du corps.
- Les signes du psoriasis comprennent des plaques rouges sur la peau, recouvertes d’écailles argentées distinctes. Cette affection peut provoquer des douleurs et de la fatigue ; néanmoins, elle peut être contrôlée à l’aide de médicaments ou de remèdes maison naturels.
- Pour en savoir plus, veuillez lire notre article : https://dermatos.fr/le-psoriasis/
La spondylarthrite ankylosante :
- L’arthrite ankylosante est une inflammation d’un ou plusieurs os parmi tous ceux qui composent le squelette, en particulier les vertèbres. L’arthrite ankylosante se traduit par des douleurs sévères qui persistent à long terme, et qui atteignent parfois tout le corps.
- Il s’agit d’une maladie chronique qui nécessite une approche d’équipe avec le médecin, le diététicien et le physiothérapeute et d’autres prestataires de soins de santé.
→ Une fois diagnostiquée, la maladie inflammatoire chronique sera traitée en fonction de sa cause. En effet, celle-ci pourra être prise en charge à travers la mise en place d’un régime alimentaire adapté, à de l’exercice physique et/ou à des traitements spécifiques.
Diagnostic et prise en charge des maladies inflammatoires chroniques
- Afin de détecter les inflammations chroniques, il est nécessaire de faire un diagnostic ainsi qu’un bilan médical qui comprend un examen physique et des analyses de sang.
- Il est important de signaler que ces maladies, une fois diagnostiquées, sont traitées rapidement. Et ce, grâce à des traitements, à un régime alimentaire ou à de l’exercice physique.
Sources :
https://www.ameli.fr/assure/sante/themes/maladie-crohn/definition-facteurs-favorisants
https://www.ameli.fr/assure/sante/themes/spondylarthrite-ankylosante/definition-facteurs-favorisants

Introduction :
- L’alopécie tire son nom du mot grec “Alopex” qui signifie “Renard”, en référence à la chute de la fourrure de cet animal en grande quantité au printemps.
- La perte de cheveux est un problème courant chez les hommes et les femmes. La principale cause est l’alopécie androgénétique, également connue sous le nom de calvitie commune. Ce type de perte de cheveux est dû à la génétique, aux hormones, à l’âge ou, beaucoup plus rarement, à la consommation de drogues ou à une maladie. Chez les femmes, les cheveux peuvent également tomber à cause de la grossesse, de la ménopause, etc. Chez certaines personnes, la totalité du cuir chevelu est affectée par une perte conséquente des cheveux. Tandis que d’autres ne perdent des cheveux qu’au niveau de certaines parties. La quantité de cheveux qu’une personne perd est différente pour chacun.
- L’alopécie est la forme de chute la plus courante. Elle atteint les hommes surtout à l’âge de 40 ans et touche environ 50 % des hommes à l’âge de 50 ans.
- L’homme perd graduellement ses cheveux. Cela touche en premier lieu les golfes temporaux ( tempes ) et le vertex ( le sommet de la tête ).
L’échelle de Norwood-Hamilton
- Qui dit “alopécie androgénétique masculine”, dit “l’échelle de Norwood-Hamilton” Qu’est-ce que l’échelle de Norwood-Hamilton ?
- L’échelle Norwood-Hamilton est le système de classification et d’échelonnement le plus utilisé pour la perte de cheveux chez l’homme. C’est devenu une norme dans le secteur de la dermatologie de par son adoption quasi unanime par la profession médicale. Cette échelle a été introduite dans les années 50 par deux éminents spécialistes de la perte de cheveux, les docteurs O’Tar Norwood et Louis Hamilton.
- Il s’agit d’un système de classification en 7 stades utilisé pour classer la calvitie masculine en l’analysant en fonction de la répartition de la perte de cheveux. La finalité étant de déterminer le traitement adapté.
-> L’objectif de ce système est d’aider les personnes qui perdent leurs cheveux en leur permettant de savoir où elles se situent sur l’échelle, ce qui peut les rassurer et / ou les motiver à prendre de l’avance afin d’y remédier.
Hamilton

La classification compte sept niveaux allant de l’alopécie minimale à la calvitie (perte totale des cheveux).
Stade 1 
On remarque un très léger dégrarnissement des golfes temporaux et frontaux. C’est le tout début de la calvitie et il est difficile de présager son évolution.
Stade 2 
Au niveau du stade II, on observe un dégarnissement systématique des golfes temporaux et frontaux. Le vertex devient également plus clair.
Stade 3 
C’est une aggravation de l’étape précédente. A partir de cette étape, l’on considère la calvitie comme avérée.
Stade 4 
À ce stade-là, les golfes deviennent creusés et le crâne se clarifie.
Stade 5 
Cette phase est caractérisée par une accélération de la chute de cheveux. Les zones qui en sont dépourvues se rejoignent petit-à-petit. On a quasiment l’image d’une personne chauve.
Stade 6 
On note un élargissement des zones de calvitie. C’est une phase très avancée et elle est considérée comme désespérée.
Stade 7 
C’est la dernière étape de l’alopécie. Le crâne et la zone frontale se dégarnissent complètement. On appelle cette phase : “L’alopécie hippocratique”. Il n’y a que les bordures de la tête qui restent garnis.
Les causes
- Le docteur Hamilton a été le premier à prouver que la calvitie masculine est due non seulement à une prédisposition génétique mais aussi à la testostérone. Pour ce faire, il a fait une étude sur des prisonniers castrés.
La testostérone et son rôle dans l’évolution de l’alopécie :
- D’après les expériences faites par le docteur Hamilton, la testostérone joue bel et bien un rôle primordial dans le développement de la calvitie. Il découvre que chez des jumeaux monozygotes, celui qui est prisonnier et castré a une chevelure intacte et l’autre est atteint de calvitie. Le chercheur a fait le test en donnant de la testostérone au détenu. “On raconte que la voix du pauvre détenu devint plus grave, que sa libido se réveilla, qu’il développa musculature et acné. Puis, peu à peu, qu’il perdit ses cheveux… Cette population de mâles castrés fut un excellent moyen pour démontrer la relation entre l’évolution de la calvitie et les hormones masculines.” **** Source : https://www.dhi-france.fr/actus/comprendre-echelle-norwood/
Le facteur de l’hérédité :
L’alopécie a un caractère héréditaire. D’après une analyse faite par des chercheurs de l’université d’Édimbourg, plusieurs régions génétiques, à part celles déjà connues, pourraient être responsables de l’alopécie. Une analyse des données de plus de 52.000 hommes dont l’âge varie entre 40 et 69 ans, a démontré que 287 régions génétiques sont impliquées : “247 sur des chromosomes autosomes, correspondant à 112 gènes, et 40 sites génétiques sur le chromosome X, correspondant à 13 gènes”* Les résultats de cette recherche sont parus dans la revue PLOS Genetics.
Source : https://www.futura-sciences.com/sante/actualites/genetique-genetique-calvitie-bel-bien-hereditaire-17030/
Conséquences
- L’alopécie, bien que n’affectant pas l’état de santé des personnes qui en souffrent, elle est considérée comme à l’origine d’inconfort et de troubles d’estime de soi.
- Les hommes qui présentent une phase avancée de l’alopécie ont tendance à esquiver le problème en camouflant les parties dégarnies ( en mettant des bonnets, casquettes, chapeaux, etc. )
- L’acceptation de la calvitie est parfois, comme pour des maladies graves, sujette à plusieurs phases, dont l’acceptation.
Exemples de traitements
Minoxidil
- La solution est un vasodilatateur antihypertenseur. Ce médicament est utilisé pour traiter la perte de cheveux. Au départ, sa découverte a été considérée comme un médicament pour les problèmes cardiaques. Cependant, on a découvert qu’il avait un effet sur la croissance des cheveux ainsi que sur la pression sanguine. Il est maintenant utilisé comme un traitement populaire en vente libre pour la calvitie masculine.
- Il s’agit d’une molécule qui stimule la croissance des kératinocytes. Le médicament favorise la pousse de cheveux, assure un ralentissement de leur chute et améliore la vascularisation du cuir chevelu. Cette solution est à appliquer par voie cutanée.
L’aminexil
- Aminexil est formulé avec des ingrédients actifs très efficaces et puissants. La formule associe le Syn-Ake, un ingrédient naturel qui imite l’effet de la cortisone, au nouvel Aoxingarin, une combinaison de quatre ingrédients naturels qui luttent efficacement contre la chute des cheveux. L’action ciblée à plusieurs niveaux combat l’amincissement des cheveux directement à la racine.
Finastéride
- Le finastéride est utilisé pour traiter la perte de cheveux chez les hommes uniquement (alopécie androgénétique). C’est un médicament qui a l’autorisation de mise sur le marché (AMM) et n’est disponible que sur prescription.
- Le finastéride fonctionne en empêchant la transformation de la testostérone en dihydrotestostérone ( DHT ). Cette hormone est responsable de l’alopécie androgénétique.
Conclusion :
Il faut savoir démasquer une alopécie androgénique, car plus elle est traitée tôt, mieux ça retardera son évolution. D’où l’importance de la consultation chez un dermatologue pour avis, bilan biologique, conseils hygièno-diététiques, et traitement éventuel.
Références :
https://dermatos.fr/le-dermato-soigne/chute-de-cheveux/
https://blog.clic-perruques.fr/alopecie-causes-prevention-traitements-et-les-hormones-dans-tout-ca/
https://dermato-info.fr/fr/les-phanères_cheveux-et-poils/l’alopécie
http://www.cliniqueducheveu.fr/blog/les-differentes-phases-de-la-calvitie-chez-lhomme/
https://www.dhi-france.fr/actus/comprendre-echelle-norwood/
https://www.maisonlutetia.com/fr/echelle-norwood-hamilton-calvitie/
https://sante.lefigaro.fr/sante/maladie/alopecie/lalopecie-androgenique-chez-lhomme-calvitie
Définitions
- Le terme de maladies vénériennes (inspirées par Venus) n’est plus guère utilisé. Il désignait des maladies infectieuses dues à des bactéries toujours transmises par voie sexuelle essentiellement la gonococcie (chaude pisse) et la syphilis . Ces maladies avaient fait l’objet d’une législation spécifique très contraignante jusqu’apres la seconde guerre mondiale. La large utilisation des antibiotiques les avait fait presque entièrement disparaitre.
- Le terme de maladies sexuellement tansmissibles(MST) designe des infections dues à des bactéries et des virus transmise souvent (mais pas toujours) par voie sexuelle ; Le terme d’infection génitale basse correspond à des infections dues à des bactéries des virus des parasites des champignons dont la transmission génitale est possible mais très incertaine
- Le terme d’infection sexuellement transmises (IST)est utilisé actuellement de préférence à celui de MST bien qu’il désigne les mêmes maladies mais il met l’accent sur le caractère souvent inapparent de ces affections et sur l’intérêt d’effectuer des dépistages systématiques.
Les IST les plus fréquentes
L’infection par les papillomavirus humains (HPV) :
- Le VPH (virus du papillome humain) est l’infection sexuellement transmissible la plus courante. C’est un virus aussi courant que le rhume ou la grippe. Il se propage par le contact peau à peau lors des rapports sexuels.
- Il existe de nombreux types d’HPV .Certains sont responsables des verrues génitales (condylomes) et d’autres plus rares de cancers. Les HPV sont habituellement éliminés par l’organisme. Certains HPV persistent et sont à l’origine du processus de cancérisation.
L’hépatite B :
- L’hépatite B, ou VHB, est une maladie infectieuse du foie causée par le virus de l’hépatite B. Le VHB se propage principalement lorsque du sang ou d’autres fluides corporels contenant le virus pénètrent dans le corps d’une personne non infectée (c’est-à-dire une personne qui n’a pas eu l’hépatite B ou qui n’a pas été vaccinée contre celle-ci). L’infection peut également se transmettre d’une femme enceinte infectée à son bébé pendant l’accouchement.
- Le virus de l’Hépatite B est cent fois plus contagieux que celui du SIDA. Il compte parmi les dix virus les plus mortels au monde.
- Il n’existe pas un traitement pour permettre la guérison de ce virus. Cependant, le vaccin est susceptible d’éviter de l’attraper.
L’hépatite C :
L’hepatite C est transmise occasionnellement au cours de rapport ano-génitaux. Il existe un vaccin et un traitement possibles
L’herpès génital :
- L’herpès génital est une infection virale causée par les virus herpès simplex de type 1 (HSV-1) ou de type 2 (HSV-2). Il est possible d’être infecté par le HSV-1 et le HSV-2 en même temps.
- Les symptômes de l’infection initiale peuvent inclure des cloques et/ou des ulcères génitaux. Le premier épisode de symptômes peut durer de 2 à 21 jours ; cependant, un premier épisode peut se prolonger ou même devenir récurrent. Des épisodes récurrents d’herpès génital surviennent chez environ 20 % des personnes infectées.
- Il est impossible de se débarrasser de ce virus une fois dans l’organisme. Il réapparaît sous la forme de poussées.
La syphilis :
- La syphilis est une maladie sexuellement transmissible causée par la bactérie spirochète Treponema pallidum. Les symptômes se développent souvent dans les 3 semaines suivant l’exposition et peuvent prendre plus de trois mois pour disparaître. La syphilis peut être guérie par la pénicilline si elle est détectée
- Il s’agit d’un ulcère génital et de ganglions .Ils vont disparaître spontanément mais la bactérie persiste dans l’organisme. La syphilis peut être guérie par la pénicilline si elle est détectée . Si elle n’est pas traitée, la syphilis se manifeste de nombreuses années après par une maladie cardiaque ou neurologique.
- La syphilis primaire se caractérise généralement par un ulcère indolore (chancre) accompagné d’une lymphadénopathie régionale, de fièvre, de malaise et de maux de tête. La syphilis latente tardive se manifeste généralement par une neuropathie, des anomalies cardiovasculaires, un tabès dorsal et des lésions gingivales. Les mort-nés syphilitiques sont des complications tardives de la syphilis congénitale.
Le VIH-sida :
- Le virus de l’immunodéficience humaine et le est responsable du syndrome d’immunodéficience acquise, communément appelé SIDA.
- Il affaiblit le système immunitaire et rend la personne vulnérable aux “infections opportunistes”, comme la grippe et le rhume.
- Une personne séropositive ( porteuse du VIH ) le reste toute sa vie. Le rôle des traitements est d’interrompre l’évolution du virus et de garantir une stabilité physique du porteur du virus. Aujourd’hui, le préservatif reste la seule protection contre le sida.
- Actuellement il est surtout transmis par voie sexuelle. Le virus se multiplie rapidement dans l’organisme. Il infecte surtout certains lymphocytes qui protègent l’organisme contre les infections et les détruisent progressivement. Il colonise certains organes comme le cerveau où il est peu sensible aux traitements Il importe donc de traiter précocement si possible avant qu’il soit inapparent mais persistant toute la vie. On comprend ainsi l’intérêt préventif des traitements préexposition qui empèchent cette multiplication et localisation viscérale du virus.
Comment se protéger ?
Hygiène intime quotidienne
- Il est recommandé de prendre soin de son hygiène intime tous les jours.
Les préservatifs :
- C’est la solution la plus efficace de protection contre les IST. Cela peut être féminin ou masculin. Il existe aussi des digues dentaires sous forme de feuilles de latex afin de se protéger quand il s’agit d’une pratique du sexe oral
- S’en procurer est très simple. On peut l’acheter en pharmacie, en supermarché, dans les distributeurs etc. C’est possible également de les avoir gratuitement dans les hôpitaux, cliniques, centres de dépistage, associations de lutte contre le SIDA etc.
La vaccination :
Le Syndicat National des Dermatologues (SNDV) encourage fortement à se faire vacciner. Il s’engage dans la politique vaccinale et plus particulièrement dans la vaccination contre les infections liées aux papillomavirus (HPV) afin de prévenir les cancers.
- Il est important de signaler que les HPV peuvent être impliqués dans plusieurs localisations de cancers notamment le col de l’utérus, la cavité orale, le vagin, la vulve, le larynx, l’oropharynx, l’anus et le pénis.
Selon l’INCA, “chaque année, en France, 6300 nouveaux cas de cancers sont attribuables aux infections liées aux papillomavirus humains (HPV) alors qu’il existe une vaccination sûre et efficace.
- Les cabinets de dermatologie-vénéréologie organisent une campagne d’information et incitent à la vaccination contre les HPV. Il est très important d’informer les parents et les adolescents, garçons et filles, sur les bénéfices de la vaccination et surtout lever la crainte sur ses effets secondaires.
- Dans ce cadre le docteur Luc Sulimovic déclare : “L’augmentation de la couverture vaccinale est un enjeu de santé publique et le dermatologue est pleinement dans son rôle en sensibilisant les jeunes à la vaccination contre les HPV”
- Le SNDV insiste sur le fait que la vaccination, c’est non seulement pour se protéger, mais aussi pour protéger les autres.
Source : INCa
Le dépistage :
- Il est recommandé de se faire dépister régulièrement lorsque :
- l’on a plusieurs partenaires
- à chaque fois qu’on arrête le préservatif avec un nouveau partenaire régulier
Et d’utiliser un préservatif en cas de rapports sexuels avec d’autres partenaires
- Il existe plusieurs types d’examens permettant le dépistage et le diagnostic :
- examen clinique des organes génitaux ;
- prélèvement local ou analyse d’urines ;
- prise de sang.
Conclusion :
Certes, les Maladies Sexuellement Transmissibles sont très dangereuses et contagieuses. Mais se protéger avec des préservatifs et se faire dépister permettent de prendre soin de soi et des autres.
Sources :
https://www.ameli.fr/assure/sante/themes/mst/ist/depistage
https://www.ameli.fr/assure/sante/themes/mst/ist/prevention
Téléchargez notre application MST Risk pour en savoir plus sur la prévention : https://www.mstprevention.fr/#application

Qu’est-ce que le Vitiligo ?
- Le vitiligo vient du latin Vitium = défaut, vice.
- La maladie touche tous les types de peau de manière égale, avec un taux d’environ 2 % dans le monde.
- Il s’agit d’une maladie chronique de la peau qui provoque des décolorations blanches ( dépigmentation ) qui ont tendance à s’agrandir. Leur aspect et localisation sont variables.
- Elle se manifeste quand les cellules qui fabriquent le principal pigment de la peau ( La mélanine ) meurent ou sont incapables de fonctionner de manière normale. On appelle ces cellules “Les mélanocytes”
- L’évolution de cette maladie auto-immune se caractérise par des poussées qui peuvent se déclencher suite à différents facteurs. On note par exemple l’anxiété et les chocs psychologiques.
- Elle affecte généralement les zones symétriques de la peau (visage, oreilles, membres et mains)
Formes de vitiligo
Il existe plusieurs formes de vitiligo. On peut le classer en deux grandes formes, à savoir le segmentaire et le généralisé.
Les formes généralisées :
- Le vitiligo vulgaire : On l’appelle également “vitiligo bilatéral” est la forme la plus fréquente du vitiligo. Elle représente environ 90 % des cas. Les plaques sont grossièrement symétriques. Les premières zones atteintes sont généralement le visage, les mains et les pieds. Cette forme est susceptible d’être affectée par les microtraumatismes. Ce qui aide à l’extension des taches de manière très variable et ce, sous forme de poussées. Il existe trois stades pour le vitiligo vulgaire. D’abord, les taches ne sont pas très pigmentées. Ensuite, on note la décoloration totale des taches avec des poils noirs. Enfin, la dépigmentation des taches est totale et les poils sont blancs.
- Le vitiligo universalis : Presque toute la totalité du corps est recouverte de taches.
Les formes segmentaires :
- Le vitiligo focal : La maladie touche uniquement une petite surface de la peau.
- Le vitiligo segmentaire : La dépigmentation se veut unilatérale. La partie la plus touchée est le visage. La zone dépigmentée correspond à un « territoire d’innervation » ( une zone de la peau innervée par un nerf en particulier. )
- Le vitiligo muqueux : Il touche seulement les muqueuses (lèvres, organes génitaux etc.)
Causes
- Le vitiligo est une maladie complexe dont les facteurs sont mal connus. Il y a encore des incertitudes quant à son origine.
Note : bien que le stress ait un rôle très important dans l’expansion du vitiligo, il n’est pas à l’origine de cette maladie.
- Voici des exemples de facteurs ayant déjà été identifiés.
Le facteur auto-immun
Le vitiligo est une maladie qui implique le système immunitaire. Certaines études ont noté une augmentation de la libération de TNF-α (Tumor Necrosis Factor alpha) au niveau de la peau atteinte et de sa périphérie immédiate. Les TNF-α sont des cytokines.
La fragilisation des mélanocytes
De nouvelles études ont montré que cette maladie est due à une fragilisation des mélanocytes qui sont devenus fragiles. Ainsi, il ne s’agit pas de destruction des mélanocytes, mais plutôt d’un détachement en raison d’une fragilisation.
Diagnostic
Examen clinique :
Le diagnostic du vitiligo se fait par l’examen clinique.
La lampe de Wood
- Quand le diagnostic est difficile, notamment lorsqu’il s’agit de formes débutantes laissant apparaître très peu de lésions visibles, un examen à la lumière de Wood est effectué.
- La lampe de Wood est un outil diagnostique utilisé en dermatologie. C’est une lampe à UV permettant de distinguer le vitiligo d’autres causes de décoloration cutanée. Elle permet d’éclairer la peau grâce à une lumière ultraviolette ou “lumière noire” dans une pièce sombre. Cette lumière expose et met en évidences les problèmes de la pigmentation.

💡 Parenthèse historique : La lampe de Wood doit son nom à son inventeur Robert Williams Wood, physicien américain, en 1903 avec la “Wood’s glass”. Pendant la première guerre mondiale, on a utilisé cette invention comme filtre de lumière pour permettre la communication la nuit avec le signal invisible ultraviolet.
</aside>
Dans de rares cas, d’autres examens comme les biopsies cutanées sont nécessaires.
Traitements
- Afin de choisir le traitement adéquat, un examen soigneux est nécessaire. Après analyse de la forme de vitiligo ainsi que le stade de cette maladie ( phase active ou non active ), le dermatologue est capable de prescrire le traitement qui correspond à la situation du patient.
- Il est important de savoir que les objectifs du traitement sont les 3 suivants : “Stopper la perte mélanocytaire, Induire la différenciation et la prolifération des mélanocytes et Prévenir les récidives.”
- Si la phase est active, il faut bloquer cette évolutivité en urgence. L’association de mini-pulses de cortisone et de Photothérapie UVB spectre étroit est obligatoire. C’est ce qui permet de bloquer les poussées et ce, dans plus de 90% des cas.
- Si la phase est non active, le traitement consiste en l’association d’une photothérapie et d’un traitement topique.
- Recourir aux traitements chirurgicaux est aussi possible. Ils s’avèrent être efficaces pour les vitiligos localisés et stables ainsi que pour les formes segmentaires.
- Dans le cas où il s’agit d’une forme très extensive (surfaces dépigmentées de plus de 50%), les médecins peuvent proposer la dépigmentation. Étant donné que la France a interdit l’utilisation des produits dépigmentants chimiques à l’exemple du MEBH (monobenzylether d’hydroquinone), les lasers dépigmentants sont utilisés vu leur efficacité similaire. On note un pourcentage de succès qui s’élève à 70%.
- Il existe de nouvelles approches thérapeutiques en cours de développement. Elles sont, a priori, prometteuses. On note Les inhibiteurs de la voie JAK qui ont déjà montré des résultats positifs.
Eclairage sur la qualité de vie
Le vitiligo a certainement un fort retentissement sur la qualité de vie des personnes atteintes. Il est difficile de l’accepter et de vivre avec. D’où le rôle très important du soutien psychologique de l’entourage. Dans beaucoup de cas, un suivi psychologique est nécessaire.
- Les réactions des gens autour de la personne qui souffre de cette maladie peuvent être décisives. Si elles sont négatives, l’isolement devient une échappatoire.
- La relation thérapeutique entre le malade et son médecin est également primordiale pour rassurer et minimiser la souffrance psychologique.
- Sachant qu’il n’y a pas encore de remède miracle pour le vitiligo, le sentiment d’incertitude devient pesant. D’où la consultation de plusieurs dermatologues en même temps. En effet, une personne souffrant du vitiligo consulte, en moyenne, 5 dermatologues.
- L’apparence est bel et bien la principale cause de ce mal-être psychologique. Il existe beaucoup de produits de recouvrement très performants comme le maquillage.
Note : L’association française du Vitiligo assure une permanence téléphonique au 01 45 26 15 55 tous les mercredis après-midi de 14h à 17h (hors vacances scolaires) par les bénévoles de l’association. Ce service permet aux personnes confrontées à la maladie de façon directe ou indirecte, d’être écoutées et guidées le cas échéant.
L’association française du Vitiligo
FAQ :
- Est-ce que le vitiligo est une maladie qui touche une catégorie de personnes en particulier ?
Non. C’est une maladie qui peut toucher les hommes et les femmes, les adultes comme les enfants.
- Est-ce que le vitiligo est contagieux ?
Non. Il n’est pas contagieux
- Est-ce que le vitiligo peut favoriser le cancer de la peau ?
Non. Il ne favorise pas le cancer de la peau
- Est-ce que le vitiligo est héréditaire ?
Il s’agit d’une maladie complexe qui associe des facteurs génétiques et non génétiques.
- Est-ce que le vitiligo est considéré comme maladie psychosomatique ?
Non. Les troubles occasionnés ou aggravés par des facteurs psychiques ne causent pas le vitiligo
- Est-ce que le vitiligo a une cause bien précise ?
Il existe de multiples causes complexes d’ordre génétique et immunologique.
- Est-ce que le vitiligo est un problème d’ordre esthétique uniquement ?
Le vitiligo affecte grandement la qualité de vie des personnes atteintes. D’où la nécessité de le traiter.
- Est-ce que la repigmentation est un processus long ?
Oui, elle nécessite généralement entre 6 et 24 mois de traitement. Les résultats ne sont pas immédiats. Donc il est recommandé d’aller jusqu’au bout du processus.
- Est-ce que les UV sont nécessaires pour repigmenter le vitiligo ?
Oui. Il est presque impossible de repigmenter le vitiligo sans UV.
Sources :
https://dermato-info.fr/fr/les-maladies-de-la-peau/vitiligo-quand-la-peau-perd-son-pigment
https://www.afvitiligo.com/comprendre-le-vitiligo/les-traitements-du-vitiligo/
Cet article peut aussi vous intéresser : https://dermatos.fr/comment-lintelligence-artificielle-peut-aider-les-dermatologues-a-detecter-les-maladies-de-la-peau/
Définitions
- La kératose actinique, aussi appelée « kératose solaire », est une maladie qui provoque de petites plaques croûteuses, allant de quelques millimètres à quelques centimètres, de couleur rose, rouge ou brune. Elle est causée par une trop grande exposition des zones cutanées aux rayons ultraviolets (UV) du soleil ou artificiels.
- Généralement, ces lésions sont sans danger et sans conséquence grave mais elles peuvent parfois causer des démangeaisons. Elles peuvent aussi être douloureuses.
- Cependant, cette maladie, favorisant l’apparition d’un potentiel cancer cutané, notamment du carcinome épidermoïde (CE), nécessite un suivi régulier auprès d’un dermatologue.
- Pour information, le carcinome épidermoïde, également appelé carcinome spinocellulaire, est la deuxième forme la plus courante de cancer de la peau. Elle se caractérise par une croissance anormale et accélérée des cellules squameuses.
Quels sont les symptômes des Kératoses Actiniques ?
- Tout d’abord, il est important de préciser que la plupart des personnes qui développent la maladie ne présentent pas de symptômes.
- Cependant, voici les signes d’avertissement de la Kératose Actinique :
- Apparition de taches rugueuses sur la peau
- Démangeaisons et brûlures cutanées
- Assèchement des lèvres
Quels sont les facteurs qui augmentent les risques d’avoir la Kératose Actinique ?
L’exposition non protégée aux UV
L’exposition non protégée aux Rayons Ultraviolets (UV) du soleil ou du bronzage artificiel est la principale cause de Kératose Actinique. D’où sa localisation au niveau des zones de la peau exposées au soleil. Les personnes qui vivent dans des endroits ensoleillés et qui travaillent à l’extérieur au soleil ont donc plus de chance de développer des KA. Il est à noter que les effets néfastes du soleil sur la peau s’accumulent au fil du temps.
Le type de peau
Les personnes ayant une peau claire ont de fortes chances d’avoir la maladie. LA KA risque de se développer particulièrement chez les personnes ayant des cheveux roux ou blonds, des yeux clairs, des taches de rousseur ou une peau sensible pouvant brûler facilement.
Le système immunitaire affaibli
Les personnes ayant un système immunitaire affaibli à cause de traitements médicaux tels que la chimiothérapie ont également de fortes chances d’avoir la KA.
Avoir plus de 40 ans
Les Kératoses Actiniques s’avèrent être plus fréquentes chez les personnes âgées de plus de 40 ans. En effet, plus on grandit, plus les dommages du soleil s’accumulent et laissent des dommages très importants.
Diagnostic
La Kératose Actinique est une maladie chronique qui ressemble à d’autres maladies de la peau telles que le psoriasis. De manière générale, le diagnostic du médecin est d’ordre clinique. Toutefois, afin d’avoir plus de précision, la biopsie de la peau est recommandée.
Quelle est la complication la plus grave de la Kératose Actinique ?
La complication la plus grave de la KA est le cancer de la peau. Cela se produit quand la lésion kératosique s’attaque au derme ( la couche profonde de la peau ). On parle donc de “épithélioma malpighien spinocellulaire” qui est une forme de cancer. À moins qu’il ne soit traité, ce cancer peut se propager à d’autres parties du corps.
Quels sont les traitements à adopter en cas de Kératose Actinique ?
Selon plusieurs critères dont : le nombre de lésions, leur emplacement, l’âge et l’état de santé général, les traitements peuvent être différents les uns des autres.
- Tout d’abord, il est possible d’éliminer les lésions cutanées avec la chirurgie. En effet, il existe plusieurs interventions chirurgicales :
- Peeling chimique : cette technique consiste à exfolier, grâce à une substance acide, une couche plus ou moins importante de peau.
- Curetage et dessiccation : le chirurgien utilise une curette, qui est un instrument en forme de cuillère, pour couper la croissance sur la peau et certains tissus environnants. Le curetage est suivi de l’application d’une énergie électrique pour cautériser l’incision afin d’arrêter le saignement et de tuer toutes les cellules cancéreuses restantes.
- Chirurgie au laser : utilisation d’un faisceau pour éliminer le KA.
- Cryochirurgie, aussi appelée cryoablation, ablation cryochirurgicale ou cryothérapie : cette intervention a recours au froid extrême (azote liquide ou dioxyde de carbone liquide) pour geler et détruire les cellules ou les tissus anormaux.
- Ensuite, il existe les traitements « topiques » prescrits par les professionnels de santé lorsque les patients sont atteints de kératose actinique. Ils sont généralement composés de crèmes, gels et solutions topiques.
Note : Pour information, un « médicament topique » ou « médicament à usage topique » est un médicament à usage local, dont le principe actif n’a pas vocation à passer dans le système circulatoire (dans le sang).
- Enfin, il existe également la thérapie photodynamique cutanée.
Le principe de cette technique repose sur l’utilisation de photosensibilisants pour détruire les cellules cancéreuses.
La thérapie photodynamique (PDT) est particulièrement efficace pour éliminer les lésions sans porter préjudice aux tissus sains.
→ La consultation d’un dermatologue en cas de kératose actinique vous donnera la possibilité de traiter la lésion et de prévenir le cancer de la peau avant son apparition. Lorsqu’elles sont diagnostiquées rapidement, les lésions kératosiques prénéoplasiques peuvent être éliminées avec succès.
Sources :
https://dermato-info.fr/fr/les-maladies-de-la-peau/la-kératose-actinique
https://www.passeportsante.net/fr/Maux/Problemes/Fiche.aspx?doc=keratose-actinique
https://www.skincancer.org/international/la-keratose-actinique/
https://cancer.ca/fr/treatments/tests-and-procedures/cryosurgery
https://www.netinbag.com/fr/medicine/what-is-curettage-and-desiccation.html
https://pro.celestetic.fr/fr/peeling-chimique-professionnel/
Une semaine pour sauver sa peau, toute sa vie pour en prendre soin
Semaine du 14 au 18 juin 2021
Site de l’opération : https://www.sauver-sa-peau.fr/
N’hésitez pas à le consulter régulièrement
La prévention solaire, c’est toute l’année ! Ci-dessous quelques conseils essentiels à appliquer au quotidien.
La protection solaire
Avant toute chose choisir si possible les horaires de sortie au soleil
Protection vestimentaire : elle est indispensable et primordiale
* Chapeau à large bord
* Lunettes de soleil de catégorie CE 3 ou 4
* Vêtements (plutôt foncés) à choisir selon les besoins de protection et l’activité pratiquée au soleil avec maille serrée de type jean.
Produit de protection solaire sur les parties découvertes
Adapté au phototype : celui-ci est déterminé par les caractéristiques physiques de l’individu : couleur de peau, couleur des yeux, couleur des cheveux.
6 phototypes existent, de 1 (très clair) à 6 (très foncé)
Faible protection 6-10
Moyenne protection 15-20
Haute protection 30-50
Très haute protection 50+
A savoir :
-Les indices 50 + ne sont pas des écrans totaux et ne protègent pas bien des UVA longs. Ils laissent passer 2% des UVB
-Il faut 1 tube de 40g pour couvrir tout un corps à chaque application : la protection vestimentaire est donc à privilégier.
-Il faut protéger encore mieux ce qui est perpendiculaire au soleil : crâne des hommes chauves, arête nasale, haut des oreilles, dos des pieds et les zones qui ont déjà reçu beaucoup de soleil et qui présentent des taches solaires : visage , épaules, haut du dos, décolleté, dos des mains.
Tous nos conseils de prévention ici
Cliquer ici pour retrouver tous nos conseils de prévention solaire !
Source : Ameli.fr pour les assurés
Cliquer ici pour lire l’article
Un groupe WhatsApp de plus de 400 dermatologues (libéraux et hospitalo-universitaires), organisé par le Syndicat National des Dermatologues-Vénéréologues début avril, a mis en évidence des lésions cutanées, associées ou non à des signes de Covid.
Il s’agit d’acrosyndromes (aspect de pseudo-engelures des extrémités), apparition subite de rougeurs persistantes parfois douloureuses, et des lésions d’urticaire passagère.
Il est important pour les patients qui ont des problèmes cutanés de ce type, de consulter un dermatologue (téléconsultation ou autre), afin de s’assurer que celles-ci sont associées à un syndrome Covid+.
L’analyse des nombreux cas remontés au SNDV montre que ces manifestations peuvent y être associées.
Nous alertons la population et le corps médical afin de dépister le plus vite possible ces patients potentiellement contagieux (sans forcément de signes respiratoires).
Avant la pose
Toujours se laver les mains avec une solution hydroalcoolique ou à l’eau et au savon.
Au moment de la pose
- Se saisir du masque en ne le touchant que par les élastiques ou les bandelettes, (selon les modèles).
- S’il s’agit d’un masque chirurgical jetable, toujours bien repérer son sens. Certains ont un des lettres, un logo discret, une face colorée ( souvent de couleur bleue), tous ces signes sont à la face externe du masque, celle dirigée vers l’extérieur.
- Regarder également le mode d’attache des élastiques qui est toujours disposé sur la face interne du masque.
- La partie supérieure du masque, la plus rigide, sur le haut du nez et exercer une pression sur les deux côtés, afin de le rendre hermétique.
- Bien placer les élastiques autour de vos oreilles, sans toucher la partie centrale devant la bouche.
- Bien disposer le masque de façon à ce qu’il recouvre à la fois le nez ET la bouche, en l’ajustant au mieux sur votre visage et en attrapant le bas du masque pour le tirer doucement vers le bas afin de couvrir le menton.
- Vérifier que le masque est bien en place et hermétique en appuyant à nouveau doucement sur les deux côtés du nez
- Toujours éviter de toucher le masque, sans le manipuler, ni le baisser, ni le remonter.
- Lorsqu’il s’humidifie, le remplacer par un nouveau masque et ne pas réutiliser des masques à usage unique dont la durée d’utilisation est de quatre heures.
Pour retirer le masque
- Ne pas toucher le devant du masque qui est la partie potentiellement contaminée par les projections des personnes que l’on a croisées au fil des heures
- Enlever le masque toujours par derrière, en décrochant les élastiques (très important = sans le tirer vers le cou)
- Jeter le masque immédiatement dans une poubelle fermée s’il s’agit d’un modèle jetable, ou dans le lave-linge, s’il est en tissu et réutilisable.
- Se laver immédiatement les mains avec une solution hydroalcoolique ou à l’eau et au savon
Attention : Si le masque retiré est un masque en tissu, et que vous devez absolument le retirer à l’extérieur, posez-le sur une surface qui ne se trouvera pas en contact avec d’autres personnes ou objets, toujours partie extérieure du masque contre la surface. Pensez à toujours retirer le masque par les lanières ou les élastiques mais sans le tirer vers le cou.
Enfin, le port du masque ne doit pas faire oublier la distanciation sociale.
Affichette_Coronavirus_030320_04-1Qu’est-ce que c’est ?
La maladie de Lyme est provoquée par une infection. Une bactérie en est à l’origine : Borrelia burgdorferi sensu lato, du nom de l’homme qui a rapporté l’épidémie dans les années 80. C’est une maladie qui est connue depuis le 19ème siècle et qui a été “redécouverte” en Amérique du Nord.
Cette bactérie est transmise par la morsure -non par la piqûre- d’une tique porteuse de la bactérie. L’espèce est variable en fonction du continent, et en France ce sont majoritairement des tiques du genre IXODES Ricinus.
Ce sont essentiellement les nymphes qui sont contaminantes, c’est-à-dire les tiques à un stade intermédiaire de leur développement. Pour transmettre la bactérie il faut qu’elles restent fixées sur la peau de la personne qu’elles ont mordues pendant plusieurs heures : Le risque de transmission de la bactérie augmente avec la durée d’attachement de la tique et apparaît faible si la tique est retirée dans les 12 à 24 heures après la morsure.
Cette tique se contamine en mordant d’autres animaux, ou par transmission « verticale » (la maman tique transmet à ses bébés).
Le plus souvent elle se contamine en mordant des daims, des petits rongeurs, des animaux qui vivent dans la forêt.
A ce jour, la transmission par le lait maternel, par voie sexuelle ou par les transfusions sanguines et les greffes, est non documentée chez l’homme. Il n’y a aucune donnée démontrant une toxicité fœtale en cas d’infection chez la femme enceinte.
Comment se manifeste-t-elle au niveau cutané ?
C’est souvent l’atteinte cutanée qui amène les patients à consulter. Néanmoins, la maladie de Lyme peut toucher énormément d’autres organes : les articulations, le cœur, l’œil, le système nerveux en fonction du stade d’évolution de la maladie.
Ces manifestations peuvent être polymorphes, ce qui rend parfois le diagnostic difficile, surtout lorsque le patient n’a pas présenté d’érythème migrant ou que celui-ci est passé inaperçu. Les symptômes sont très variés et peu spécifiques. La maladie de Lyme -particulièrement dans sa forme tardive- a des symptômes en commun avec beaucoup d’autres maladies.
Au 1er stade la manifestation cutanée principale, appelé érythème chronique migrant, apparaît 3 à 30 jours après la morsure de la tique. C’est une tache rouge ovale, centrée par la morsure, et qui va s’étendre de manière centrifuge.
Parfois il y a une guérison centrale : la peau au centre de la tache redevient normale.
C’est souvent la notion de morsure de tique au centre de la tâche, la saison et les antécédents d’exposition (c’est à dire des personnes qui ont marché en forêt ou dans des zones plus à risques), qui permet de faire le diagnostic. Il est en effet peu probable de se faire mordre par une tique dans les rues de Paris.
Cette tache rouge va spontanément disparaitre en l’espace de quelques semaines. Parfois, en même temps ou quelques semaines ou années après, peut apparaitre une petite boule en particulier sur le lobe des oreilles, le scrotum ou les mamelons, qu’on appelle un lymphocytome. Même non traité, il disparaitra le plus souvent spontanément en l’espace de quelques semaines ou quelques mois.
La dernière manifestation cutanée est tardive : elle apparait souvent des mois, voire des années après l’infection par la bactérie (c’est-à-dire la morsure de la tique).
C’est le stade de l’acrodermatite chronique atrophiante :
Au début l’atteinte concerne un membre, bras ou jambe en fonction de l’endroit où a eu lieu la morsure. Le membre devient un peu violacé et augmente de taille prenant un aspect un peu œdématié évoluant petit à petit vers une atrophie et un amincissement de la peau (en papier de cigarette). Le réseau veineux devient très visible tant la peau est devenue fine.
Il peut aussi exister des inflammations des articulations, des méningites, des encéphalites, des uvéites (inflammation de l’œil), une atteinte du muscle cardiaque avec des troubles de la conduction cardiaque (un cœur qui bat moins bien ou dont le rythme est modifié).
Dans tous les cas, le traitement repose sur les antibiotiques
Peut-on en mourir ?
Lorsqu’il y a une atteinte cardiaque ou neurologique, cela peut être potentiellement très handicapant et exceptionnellement mortel. Le cœur et le système nerveux sont les deux localisations qui peuvent avoir des complications très lourdes.
Est-ce une maladie transmissible ?
Non, ce ne sont que les tiques qui la transmettent. Cela se nomme une anthropo zoonose. Une personne infectée par la maladie de Lyme ne peut pas la transmettre à d’autres humains. Il s’agit d’une maladie infectieuse non contagieuse.

Traitements :
Le traitement de la maladie de Lyme repose avant tout et pour toutes ses formes sur une antibiothérapie dont la nature et la durée sera adaptée au stade et à la nature de l’atteinte. La durée du traitement, selon les données scientifiques validées par la Haute Autorité de Santé, va de 15 jours pour le stade 1 à un maximum de 28 jours pour les formes ophtalmologiques et disséminées tardives (cutanées et neurologiques). La disparition des symptômes n’est pas obligatoirement concomitant de la fin du traitement de l’atteinte cutanée en phase primaire, l’érythème migrant pouvant perdurer une quinzaine de jours.
Dans les formes tardives, l’amélioration, voir la disparition des symptômes peut intervenir 3 à 6 mois après l’arrêt de l’antibiothérapie. L’évolution peut être entachée de séquelles notamment dans les formes neurologiques et cutanée. Pour autant, ceci ne nécessite pas d’antibiothérapie prolongée ni de reprise de l’antibiothérapie : la prise en charge sera alors plutôt non médicamenteuse.
Le traitement antibiotique est majoritairement prescrit par voie orale, sauf pour certaines atteintes neurologiques et tardives.
Comment fait-on le diagnostic ?
Pour formes cutanées précoces, à type d’érythème migrant, le diagnostic est clinique : Il n’y a pas nécessité d’une prise de sang et de la pratique de sérologie.
En cas d’atteinte cutanée de type lymphocytome et pour toute atteinte non cutanée, la pratique d’un test sanguin est requis. Une première prise de sang permet de faire un test de type « Elisa » : s’il est négatif il affirme qu’il n’y a pas de maladie de Lyme, s’il est positif il convient de faire un 2ème test plus précis (appelé un « Western Blot ») qui permet de savoir avec précision si le patient a une maladie de Lyme.
Ce sont des tests standardisés utilisés aussi bien en France que dans les autres pays (notamment l’Allemagne).
En l’absence de manifestations cutanées ou d’autres symptômes faisant craindre une maladie de Lyme, il n’est pas recommandé d’effectuer une sérologie, les recommandations de la Haute Autorité de Santé et des sociétés savantes étant de ne traiter que si la maladie de Lyme est diagnostiquée.
Pour approfondir :
Les recommandations de la HAS
Le communiqué de l’académie de Médecine du 26/10/2017
Source : FMP mutualité
Ils s’alignent dans la salle de bain, mais bien qu’on les utilise au quotidien pour l’hygiène, pour soigner son apparence et aussi pour le plaisir, les cosmétiques ne sont pas pour autant des produits anodins. D’ou l’importance de savoir les choisir …
Pour lire la suite de l’interview, cliquez ici
CP-prévention-solaireNouveau traitement contre le psoriasis
Les traitements biologiques ou biothérapie, dans la prise en charge du psoriasis, ont révolutionné le traitement de cette maladie dans ses formes importantes au niveau de la peau ou lorsqu’il est associé à un rhumatisme.
Un nouveau produit vient de faire son apparition et d’obtenir son autorisation d’utilisation sur le marché américain par la FDA. Il est sous forme injectable à une fréquence mensuelle.
Qu’est-ce que ce nouveau traitement ?
Cette mise sur le marché fait suite à des études comparatives et montre une amélioration clinique qui était corrélée à une amélioration de la qualité de vie mesurée par le DLQI (Dermatology Life Quality Index.). Les résultats sont au moins équivalents voir supérieurs par rapport à certains biologiques déjà présents.
La sécurité des patients a également été évaluée dans cette étude avec des effets secondaires similaires :
- Augmentation du risque infectieux (naso-pharyngite et infections respiratoires sans réactivation tuberculeuse, candidoses),
- Des réactions d’hypersensibilité diffuses ou au point d’injection, prurit, céphalées et arthralgies,
- Exacerbation ou apparition de maladie de Crohn,
- Neutropénies (baisse de certains globules blancs).
Le taux des effets secondaires sévères était de 2 % sans aucun décès dans tous les groupes étudiés.
Comment agit–il ?
L’Ixekizumab est un anticorps monoclonal. Il neutralise les effets inflammatoires d’un type de protéines que les scientifiques ont de plus en plus tendance à désigner comme responsable des plaques rouges et écailleuses du psoriasis.
Ce traitement est-il efficace ?
L’Ixekizumab pourrait donc prochainement rejoindre le marché des autres anticorps humanisés et représenter une nouvelle arme thérapeutique dans le psoriasis cutané modéré à sévère, avec une efficacité importante et rapide, et une tolérance clinique et biologique semblant satisfaisante.
Ce traitement sera-t-il bientôt accessible en France chez mon dermatologue ?
Cette découverte pourrait changer la vie des patients touchés par le psoriasis, d’autant plus que ce traitement pourrait être bientôt disponible.
La qualité de vie des psoriasiques modérés à sévères peut être améliorée par ces traitements. Pour l’Ixekizumab, il faudra une autorisation de mise sur le marché pour que les patients atteints de psoriasis puissent en bénéficier.
3 millions de Français atteints de psoriasis sont victimes de nombreuses idées préconçues. Contraints de vivre avec une maladie qui ne se guérit pas (mais qui se soigne), ils ont des difficultés à se sociabiliser par peur ; le psoriasis véhicule, comme souvent les maladies de peau, des idées préconçues comme la contagiosité ou la peur du contact.
Ils endurent quotidiennement l’évitement dans le monde du travail ou les espaces publics et connaissent même le rejet dans la vie de couple et de famille.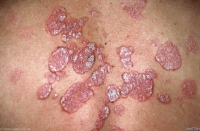
Une nouvelle arme thérapeutique vient donc s’ajouter à l’arsenal des traitements biologiques, la prescription devra en être faite par votre dermatologue selon des critères extrêmement précis.
Voir aussi:
Le psoriasis les réponses du dermato.
Votre dermatologue vous a prescrit une biothérapie