Les différents types de cancer de la peau
Il existe plusieurs types de cancers de la peau dont le plus grave est le mélanome. D’autres cancers cutanés sont moins dangereux et mettent rarement la vie jeu. Le rôle du dermatologue est de dépister, si possible précocement, toutes ces lésions dont le pronostic est variable en fonction de leur nature. Le rôle des UV artificiels ou naturels est important dans la survenue de ces cancers.
Les kératoses actiniques
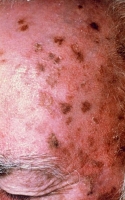
Les kératoses actiniques (ou solaires) sont des lésions précancéreuses. Pour certaines, ce sont de véritables petits cancers débutants dont les facteurs favorisants sont les phototypes clairs dont la peau a été chroniquement soumise au soleil et le sujet âgé.
Cliniquement il s’agit de lésions brun/rouge croûteuses, avec des croûtes plus ou moins épaisses qui mesurent de quelques millimètres à quelques centimètres de diamètre, parfois unique parfois multiples.
Ces lésions prédisposent à la survenue du cancer cutané qui s’appelle le carcinome épidermoïde.
Parfois ces lésions régressent spontanément, parfois elles évoluent vers un carcinome épidermoïde même si le taux de transformation en carcinomes invasifs est très faible.
Plusieurs modalités thérapeutiques sont disponibles pour traiter les kératoses actiniques telles que l’azote liquide en cas de lésion unique ou peu nombreuses.
Le 5 fluoro uracile (qui est une chimiothérapie locale, l’imiquimod qui est un imumodulateur local, la photothérapie dynamique (P.D.T.).
Les carcinomes basocellulaires
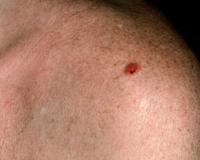
Les carcinomes basocellulaires sont les cancers les plus fréquents de l’adulte et représentent la majorité des cancers cutanés.
La lésion caractéristique du carcinome basocellulaire est la perle c’est à dire une petite papule de quelques millimètres très ferme, indolore, translucide et non pigmentée le plus souvent qui est parcourue de petits vaisseaux.
Les carcinomes basocellulaires superficiels représentent un groupe de bons pronostics.
Les carcinomes basocellulaires nodulaires sont considérés comme des tumeurs de risques intermédiaires essentiellement en fonction de la localisation de la taille de la lésion.
Bien entendu ces lésions ne donnent jamais de métastases mais sont à risque de récidive locale en cas d’exérèse incomplète.
Le carcinome basocellulaire infiltrant est un type de carcinome basocellulaire dont le traitement chirurgical doit être plus large en raison du risque d’exérèse initiale incomplète et donc de récidive.
Le traitement des carcinomes basocellulaires repose sur la chirurgie en particulier pour les formes infiltrantes et nodulaires. Pour le carcinome basocellulaire superficiel, les alternatives sont à discuter en particulier en cas de lésions de grande taille ou situées sur une zone esthétique (visage, décolleté).
Ces alternatives sont l’imiquimod, immodulateur, en application locale, et la photothérapie dynamique.
Le carcinome épidermoïde
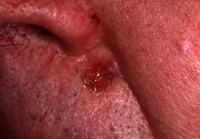
Le carcinome épidermoïde anciennement appelé carcinome spinocellulaire est un cancer moins fréquent que le carcinome basocellulaire. Ses facteurs de risques sont les expositions solaires chroniques, des antécédents de radiothérapie, les cicatrices chroniques, les états inflammatoires chroniques, les infections papillomavirus en particulier pour les régions génitales.
Cliniquement il s’agit d’une lésion infiltrée sous la forme d ‘un nodule le plus souvent qui peut s’ulcérer. Le diagnostic est parfois difficile avec le carcinome basocellulaire. Le plus souvent on retrouvera autour de ce carcinome épidermoïde des kératoses actiniques qui sont des lésions précancéreuses.
Les carcinomes épidermoïdes peuvent métastaser au niveau des ganglions et doivent donc être traités rapidement. La chirurgie doit être le plus précoce possible avec des marges entre 5 et 10 mm selon la taille de la lésion.
Dans de rares cas, on pourra proposer une radiothérapie complémentaire en particulier en cas d’exérèse incomplète et en raison de la localisation, et d’envahissement périnerveux ou lymphatiques.
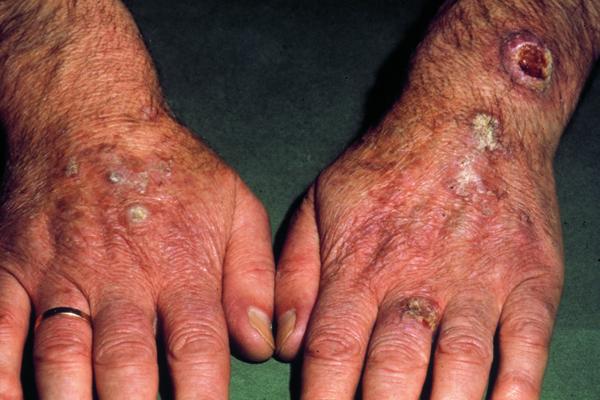
“Kératoses des mains et carcinomes spinocellulaires”
Le mélanome
Le mélanome est une tumeur du sujet plus jeune mais qui se retrouve également chez les sujets âgés. Le principal facteur de risque est l’exposition solaire notamment sur les membres inférieurs chez la femme et le tronc chez l’homme.
A noter que 10% des mélanomes peuvent survenir dans des familles génétiquement prédisposées.
Si le mélanome peut survenir dans un tiers des cas sur un “grain de beauté” qui existait auparavant le plus souvent il survient sur peau saine d’emblée.
Plusieurs aspects de mélanome existent avec des pronostics différents :
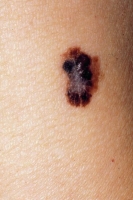
Le mélanome à extension superficielle appelée SSM correspondant à une tache pigmentée s’élargissant progressivement, à contours irréguliers, se présentant sous la forme d’une lésion asymétrique d’une taille dépassant les 5 mm le plus souvent, avec des différences de teinte.
C’est la forme la plus fréquente.
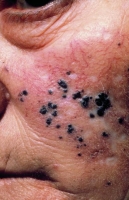
Le mélanome de Dubreuilh survient de façon quasi exclusive chez les personnes plus âgées, son aspect clinique est celui d’une tache qui s’étend progressivement sur plusieurs années, le plus souvent sur le visage, les joues, les tempes, le front.
Le recours au prélèvement de peau (biopsie) est le plus souvent nécessaire pour en faire le diagnostic.
La dermoscopie peut aider au diagnostic précoce.
Ce mélanome est longtemps limité aux couches superficielles de l’épiderme, son évolution initiale est lente. Il peut être confondu avec des lentigines solaires, lésions bénignes de la peau. Après cette phase initiale longue, il rejoint en pronostic les autres types de mélanome.
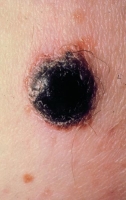
Le mélanome nodulaire se présente sous la forme d’un nodule le plus souvent pigmenté, qui va évoluer rapidement et parfois s’ulcérer. Son évolution est plus rapide.
Dans n’importe quel type de mélanome, le pronostic va dépendre de la précocité du diagnostic et du stade de la maladie dont un des éléments est l’épaisseur de la lésion qui aura été enlevé chirurgicalement.
Ces critères sont essentiels et sont définis par l’analyse au microscope. Il s’agit de l’épaisseur de la lésion en mm qui s’appelle l’indice de Breslow et du niveau histologique qui s’appelle l’indice de Clark.
Le traitement est principalement chirurgical et sera le plus souvent effectué par les dermatologues avec des marges appropriées selon le type de mélanome.
D’autres traitements complémentaires sont parfois nécessaires, le curage ganglionnaire avec étude du premier ganglion lymphatique relais ou “ganglion sentinelle” des chimiothérapies.
Vidéo sur les cancers de la peau :